| Celulitis | |
|---|---|
 |
|
| Celulitis cutánea | |
| Especialidad | Enfermedad infecciosa, dermatología |
| Síntomas | Área de la piel enrojecida, caliente y dolorosa, fiebre |
| Duración | 7 a 10 días |
| Causas | Bacterias |
| Factores de riesgo | Rotura de la piel, obesidad, hinchazón de las piernas, vejez |
| Método de diagnóstico | Basado en síntomas |
| Diagnóstico diferencial | Trombosis venosa profunda, dermatitis por estasis, erisipela, enfermedad de Lyme, fascitis necrotizante |
| Tratamiento | Elevación del área afectada |
| Medicamento | Antibióticos como cefalexina |
| Frecuencia | 21,2 millones (2015) |
| Fallecidos | 16.900 (2015) |
Celulitis es una infección bacteriana que afecta a las capas internas de la piel. Afecta específicamente a la dermis y la grasa subcutánea. Los signos y síntomas incluyen un área enrojecida que aumenta de tamaño en unos pocos días. Los bordes del área enrojecida generalmente no son nítidos y la piel puede estar inflamada. Si bien el enrojecimiento a menudo se vuelve blanco cuando se aplica presión, este no es siempre el caso. El área de la infección suele ser dolorosa. En ocasiones, los vasos linfáticos pueden verse afectados y la persona puede tener fiebre y sentirse cansada.
Las piernas y la cara son los sitios más comúnmente afectados, aunque la celulitis puede ocurrir en cualquier parte del cuerpo. Por lo general, la pierna se ve afectada después de una rotura en la piel. Otros factores de riesgo incluyen obesidad, hinchazón de las piernas y vejez. Para las infecciones faciales, una ruptura en la piel de antemano no suele ser el caso. Las bacterias más comúnmente involucradas son los estreptococos y Staphylococcus aureus. A diferencia de la celulitis, la erisipela es una infección bacteriana que afecta a las capas más superficiales de la piel, se presenta con un área enrojecida con bordes bien definidos, y más a menudo se asocia con fiebre. El diagnóstico generalmente se basa en los signos y síntomas que se presentan, mientras que rara vez es posible realizar un cultivo celular. Antes de hacer un diagnóstico, se deben descartar infecciones más graves, como una infección ósea subyacente o fascitis necrotizante.
El tratamiento de la celulitis cutánea generalmente se realiza con antibióticos por vía oral, como cefalexina, amoxicilina o cloxacilina. A los que son gravemente alérgicos a la penicilina se les puede recetar eritromicina o clindamicina. Cuando es resistente a la meticilina S. aureus (MRSA) es motivo de preocupación; además, se pueden recomendar doxiciclina o trimetoprim / sulfametoxazol. Existe preocupación relacionada con la presencia de pus o infecciones previas por MRSA. Puede ser útil elevar el área infectada, al igual que los analgésicos.
Las posibles complicaciones incluyen la formación de abscesos. Alrededor del 95% de las personas mejoran después de 7 a 10 días de tratamiento. Sin embargo, las personas con diabetes suelen tener peores resultados. La celulitis se produjo en aproximadamente 21,2 millones de personas en 2015. En los Estados Unidos, aproximadamente 2 de cada 1000 personas por año tienen un caso que afecta la parte inferior de la pierna. La celulitis en 2015 provocó alrededor de 16,900 muertes en todo el mundo. En el Reino Unido, la celulitis fue el motivo del 1,6% de los ingresos hospitalarios.
Signos y síntomas
Los signos y síntomas típicos de la celulitis es un área enrojecida, caliente y dolorosa. Las fotos que se muestran aquí son de casos leves a moderados y no son representativas de las primeras etapas de la afección.
-
Celulitis después de una abrasión: observe las rayas rojas que ascienden por el brazo debido a la afectación del sistema linfático.
-
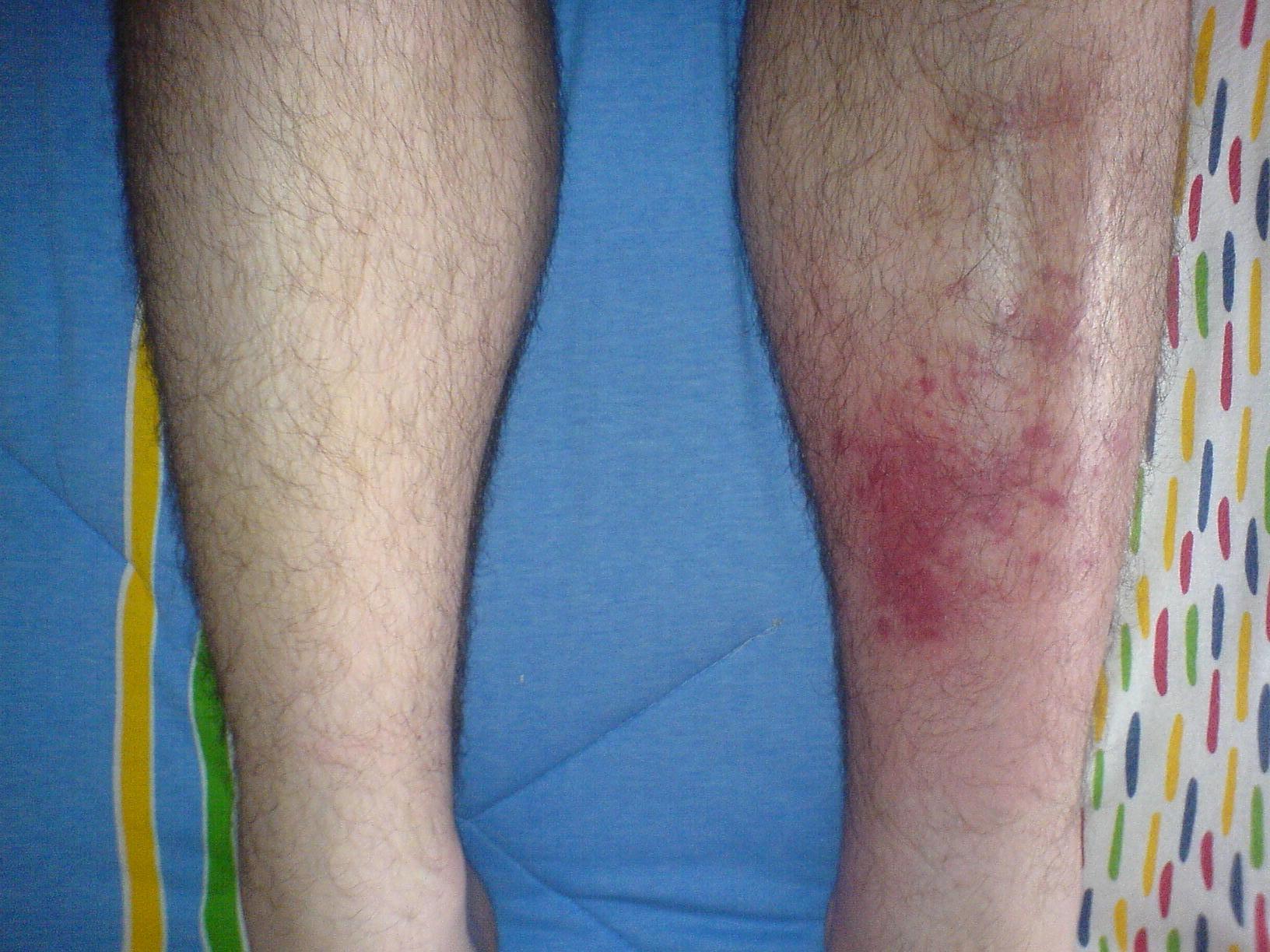
Espinilla izquierda infectada en comparación con la espinilla del lado derecho sin signos de síntomas.
-
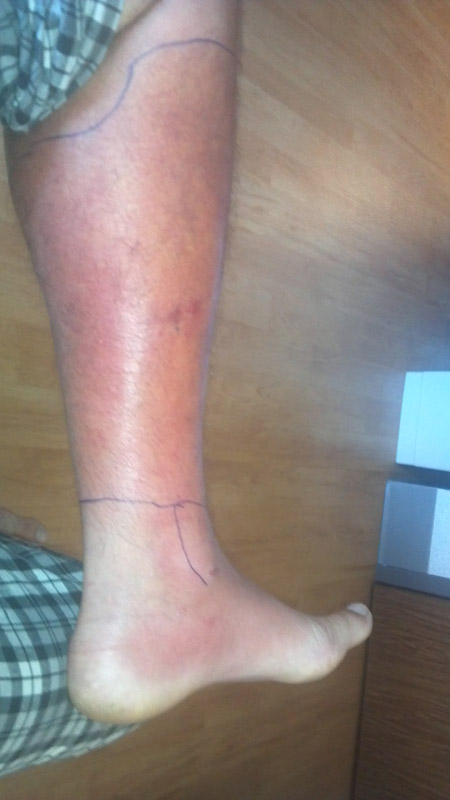
Celulitis de la pierna con afectación del pie.
Complicaciones
Las posibles complicaciones pueden incluir formación de abscesos, fascitis y sepsis.
Causas
La celulitis es causada por bacterias que ingresan e infectan el tejido a través de roturas en la piel. Grupo A Estreptococo y Estafilococo son las causas más comunes de infección y pueden encontrarse en la piel como flora normal en individuos sanos.
Aproximadamente el 80% de los casos de angina de Ludwig o celulitis del espacio submandibular son causados por infecciones dentales. Las infecciones mixtas, debidas tanto a aerobios como a anaerobios, se asocian comúnmente con este tipo de celulitis. Por lo general, esto incluye los grupos de estreptococos alfa-hemolíticos, estafilococos y bacteroides.
Las condiciones predisponentes para la celulitis incluyen picadura de insecto o araña, ampollas, mordedura de animal, tatuajes, erupción cutánea pruriginosa (picazón), cirugía reciente, pie de atleta, piel seca, eccema, inyección de drogas (especialmente inyección subcutánea o intramuscular o cuando se intentó una inyección intravenosa). inyección “falla” o golpea la vena), el embarazo, la diabetes y la obesidad, que pueden afectar la circulación, así como quemaduras y forúnculos, aunque existe un debate sobre si las lesiones menores en los pies contribuyen. Las apariciones de celulitis también pueden estar asociadas con la rara afección hidradenitis supurativa o celulitis disecante.
La apariencia de la piel ayuda al médico a determinar un diagnóstico. Un médico también puede sugerir análisis de sangre, un cultivo de heridas u otras pruebas para ayudar a descartar un coágulo de sangre profundo en las venas de las piernas. La celulitis en la parte inferior de la pierna se caracteriza por signos y síntomas similares a los de una trombosis venosa profunda, como calor, dolor e hinchazón (inflamación).
La piel enrojecida o el sarpullido pueden indicar una infección más profunda y grave de las capas internas de la piel. Una vez debajo de la piel, las bacterias pueden diseminarse rápidamente, entrar en los ganglios linfáticos y el torrente sanguíneo y diseminarse por todo el cuerpo. Esto puede provocar síntomas similares a los de la influenza con fiebre alta y sudoración o sensación de mucho frío con los temblores, ya que la víctima no puede calentarse.
En casos raros, la infección puede extenderse a la capa profunda de tejido llamada revestimiento fascial. La fascitis necrotizante, también llamada por los medios “bacteria carnívora”, es un ejemplo de una infección de capa profunda. Es una urgencia médica.
Factores de riesgo
Los ancianos y aquellos con un sistema inmunológico debilitado son especialmente vulnerables a contraer celulitis. Los diabéticos son más susceptibles a la celulitis que la población en general debido al deterioro del sistema inmunológico; son especialmente propensos a la celulitis en los pies, porque la enfermedad provoca un deterioro de la circulación sanguínea en las piernas, lo que lleva a pie diabético o úlceras en el pie. Un control deficiente de los niveles de glucosa en sangre permite que las bacterias crezcan más rápidamente en el tejido afectado y facilita la progresión rápida si la infección ingresa al torrente sanguíneo. La degeneración neuronal en la diabetes significa que estas úlceras pueden no ser dolorosas y, por lo tanto, a menudo se infectan. Quienes han padecido poliomielitis también son propensos a tener problemas circulatorios, especialmente en las piernas.
Los medicamentos inmunosupresores y otras enfermedades o infecciones que debilitan el sistema inmunológico también son factores que aumentan la probabilidad de infección. La varicela y el herpes zóster a menudo resultan en ampollas que se abren, proporcionando un espacio en la piel a través del cual pueden ingresar las bacterias. El linfedema, que causa hinchazón en los brazos y / o piernas, también puede poner en riesgo a una persona.
Las enfermedades que afectan la circulación sanguínea en las piernas y los pies, como la insuficiencia venosa crónica y las venas varicosas, también son factores de riesgo de celulitis.
La celulitis también es común entre poblaciones densas que comparten instalaciones de higiene y viviendas comunes, como instalaciones militares, dormitorios universitarios, hogares de ancianos, plataformas petroleras y refugios para personas sin hogar.
Diagnóstico
La celulitis suele ser un diagnóstico clínico, que se identifica fácilmente en muchas personas únicamente mediante la anamnesis y el examen físico, con áreas de inflamación cutánea, enrojecimiento y calor que se propagan rápidamente, en ocasiones asociadas con la inflamación de los ganglios linfáticos regionales. Aunque clásicamente se distingue como una entidad separada de la erisipela al extenderse más profundamente para involucrar los tejidos subcutáneos, muchos médicos pueden clasificar la erisipela como celulitis. Ambos a menudo se tratan de manera similar, pero la celulitis asociada con furúnculos, ántrax o abscesos generalmente es causada por S. aureus, que puede afectar las decisiones de tratamiento, especialmente la selección de antibióticos. La aspiración cutánea de la celulitis no purulenta, por lo general causada por microorganismos estreptocócicos, rara vez es útil para el diagnóstico y los hemocultivos son positivos en menos de 5% de todos los casos.
Es importante evaluar la presencia de abscesos coexistentes, ya que este hallazgo generalmente requiere drenaje quirúrgico en contraposición a la terapia con antibióticos sola. La evaluación clínica de los médicos para detectar abscesos puede ser limitada, especialmente en casos con induración superpuesta extensa, pero el uso de la ecografía de cabecera realizada por un médico experimentado discrimina fácilmente entre absceso y celulitis y puede cambiar el tratamiento hasta en 56% de los casos. El uso de ultrasonido para la identificación de abscesos también puede estar indicado en casos de falla antibiótica. La celulitis tiene un aspecto característico de “adoquines” que indica edema subcutáneo sin una acumulación de líquido heterogénea, hipoecogénica definida, que indicaría un absceso.
Diagnóstico diferencial
Otras afecciones que pueden simular la celulitis incluyen la trombosis venosa profunda, que se puede diagnosticar con un ultrasonido de compresión de la pierna, y la dermatitis por estasis, que es una inflamación de la piel por flujo sanguíneo deficiente. Los signos de una infección más grave, como fascitis necrotizante o gangrena gaseosa, que requerirían una intervención quirúrgica inmediata, incluyen ampollas moradas, desprendimiento de la piel, edema subcutáneo y toxicidad sistémica. Los diagnósticos erróneos pueden ocurrir en hasta el 30% de las personas con sospecha de celulitis de las extremidades inferiores, lo que genera entre 50.000 y 130.000 hospitalizaciones innecesarias y entre 195 y 515 millones de dólares en gastos de atención médica evitables anualmente en los Estados Unidos. Se ha demostrado que la evaluación por dermatólogos para casos de sospecha de celulitis reduce las tasas de diagnóstico erróneo y mejora los resultados de los pacientes.
A veces se informan hallazgos musculoesqueléticos asociados. Cuando ocurre con acné conglobata, hidradenitis supurativa y quistes pilonidales, el síndrome se conoce como tríada o tétrada de oclusión folicular.
La enfermedad de Lyme se puede diagnosticar erróneamente como celulitis. La erupción característica de la diana no siempre aparece en la enfermedad de Lyme (es posible que la erupción no tenga un aclaramiento central o en forma de anillo, o que no aparezca en absoluto). Los factores que apoyan a Lyme incluyen actividades recientes al aire libre donde Lyme es común y erupción en un sitio inusual para la celulitis, como axilas, ingles o detrás de la rodilla. Lyme también puede provocar complicaciones neurológicas a largo plazo. El tratamiento estándar para la celulitis, la cefalexina, no es útil en la enfermedad de Lyme. Cuando no está claro cuál está presente, la IDSA recomienda el tratamiento con cefuroxima axetilo o amoxicilina / ácido clavulánico, ya que son eficaces contra ambas infecciones.
Prevención de la celulitis.
En aquellos que han tenido celulitis anteriormente, el uso de antibióticos puede ayudar a prevenir episodios futuros. CREST recomienda esto para aquellos que han tenido más de dos episodios. Un metanálisis de 2017 encontró un beneficio de los antibióticos preventivos para la celulitis recurrente en las extremidades inferiores, pero los efectos preventivos parecen disminuir después de suspender la terapia con antibióticos.
El tratamiento de la celulitis.
Por lo general, se prescriben antibióticos, y el agente se selecciona en función del organismo sospechoso y la presencia o ausencia de purulencia, aunque no está clara la mejor opción de tratamiento. Si también hay un absceso, generalmente está indicado el drenaje quirúrgico, y a menudo se prescriben antibióticos para la celulitis coexistente, especialmente si es extensa. A menudo también se prescribe el alivio del dolor, pero el dolor excesivo siempre debe investigarse, ya que es un síntoma de fascitis necrosante. A menudo se recomienda la elevación del área afectada.
Los esteroides pueden acelerar la recuperación en aquellos que toman antibióticos.
Antibióticos
Las opciones de antibióticos dependen de la disponibilidad regional, pero actualmente se recomienda una penicilina semisintética resistente a la penicilinasa o una cefalosporina de primera generación para la celulitis sin absceso. Un curso de antibióticos no es eficaz entre el 6 y el 37% de los casos.
Epidemiología
La celulitis en 2015 provocó alrededor de 16,900 muertes en todo el mundo, frente a las 12,600 de 2005.
.

:max_bytes(150000):strip_icc()/GettyImages-1417941240-a44d6ab9dadc428ea225ef2f3bd33308.jpg)


:max_bytes(150000):strip_icc()/GettyImages-498528146-a5b5f593f02043ab9610d6e357e6dab3.jpg)