La presión arterial baja y el dolor en las articulaciones pueden parecer no relacionados, pero estos dos síntomas a menudo surgen juntos debido a afecciones médicas específicas. Comprender la causa, el mecanismo y el tratamiento es importante para un tratamiento eficaz de estos dos síntomas. Este artículo proporciona información sobre enfermedades comunes caracterizadas por presión arterial baja y dolor en las articulaciones.

Causas comunes de presión arterial baja y dolor en las articulaciones.
1. enfermedad de Addison
La enfermedad de Addison, o insuficiencia suprarrenal primaria, es una afección poco común en la que las glándulas suprarrenales no producen suficientes hormonas esteroides, en particular cortisol y aldosterona. El cortisol regula el metabolismo, la respuesta inmune y la respuesta al estrés, mientras que la aldosterona mantiene la presión arterial regulando el sodio y el potasio.
En la enfermedad de Addison, el sistema inmunológico ataca por error a las glándulas suprarrenales, lo que provoca una reducción de los niveles de cortisol y aldosterona. Sin cortisol, el cuerpo lucha por mantener los niveles de glucosa y afrontar el estrés. Los niveles bajos de aldosterona provocan desequilibrios en el sodio y el potasio, provocando deshidratación y una caída significativa de la presión arterial. El dolor en las articulaciones puede deberse a la inflamación asociada con la actividad autoinmune y la falta de cortisol, que normalmente ayuda a reducir la inflamación.
Las investigaciones muestran que la enfermedad de Addison ocurre en aproximadamente 100 a 140 personas por millón y es más común en mujeres. Los estudios destacan la importancia del diagnóstico temprano, ya que la enfermedad de Addison no tratada puede provocar crisis suprarrenales potencialmente mortales, caracterizadas por presión arterial extremadamente baja y desequilibrios electrolíticos.
Diagnóstico
El diagnóstico se realiza con análisis de sangre para medir los niveles de cortisol y aldosterona. A menudo se utiliza una prueba de estimulación con ACTH (hormona adrenocorticotrópica) para evaluar la función de la glándula suprarrenal. Las pruebas de imágenes, como la tomografía computarizada o la resonancia magnética, pueden ayudar a visualizar las glándulas suprarrenales y detectar anomalías físicas.
Tratamiento de la enfermedad de Addison
El tratamiento incluye terapia de reemplazo hormonal, generalmente con hidrocortisona o prednisona para sustituir el cortisol, y fludrocortisona para controlar los niveles de aldosterona. Los pacientes deben seguir una dieta rica en sal, porque la ingesta de sodio puede ayudar a mantener la presión arterial. El seguimiento regular y el ajuste de la dosis de los medicamentos durante el estrés, una enfermedad o una cirugía son esenciales para prevenir las crisis suprarrenales.
2. Lupus eritematoso sistémico (LES)
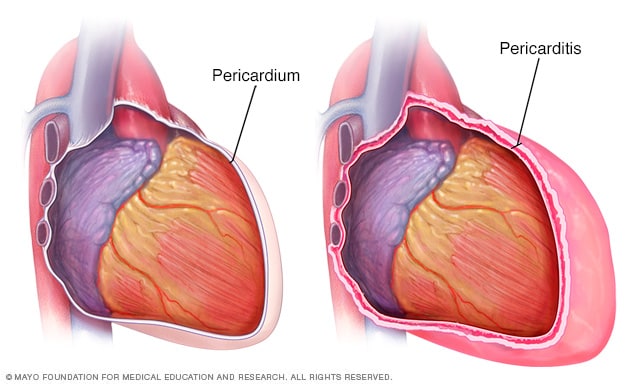
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune que causa una inflamación generalizada que afecta varios órganos y tejidos, incluidos la piel, los riñones, las articulaciones y el sistema cardiovascular. La presión arterial baja y el dolor en las articulaciones son síntomas comunes en pacientes con LES debido a la inflamación y las complicaciones cardiovasculares.
En la enfermedad de LES, el sistema inmunológico produce anticuerpos que atacan los tejidos sanos. Esta respuesta autoinmune provoca inflamación crónica en las articulaciones, lo que provoca dolor e hinchazón en las articulaciones. La inflamación de los vasos sanguíneos, una afección llamada vasculitis, puede provocar presión arterial baja. La afectación renal (nefritis lúpica) también puede contribuir a la hipotensión, porque la función renal alterada puede afectar el volumen y la presión sanguínea.
El LES afecta aproximadamente a 1 de cada 1.000 personas y es más frecuente en mujeres, especialmente en aquellas en edad fértil. Las investigaciones indican que alrededor del 90% de los pacientes con LES experimentan dolor en las articulaciones, a menudo como uno de los síntomas iniciales. Además, alrededor del 30% de los pacientes con LES desarrollan complicaciones renales, que pueden contribuir a la presión arterial baja.
Diagnóstico
El diagnóstico de LES requiere un enfoque integral. Los análisis de sangre, incluidas las pruebas de ANA (anticuerpos antinucleares), ayudan a identificar los anticuerpos asociados con el LES. Otros marcadores sanguíneos, como los anticuerpos anti-dsDNA y anti-Smith, son más específicos del LES. También se pueden realizar estudios de imágenes y análisis de orina para evaluar la afectación de órganos.
Tratamiento del lupus eritematoso sistémico
El tratamiento suele utilizar fármacos inmunosupresores como corticosteroides, hidroxicloroquina y productos biológicos (p. ej., belimumab). Para controlar el dolor articular, con frecuencia se utilizan medicamentos antiinflamatorios no esteroides (AINE). Los corticosteroides en dosis bajas pueden ayudar a controlar la inflamación y mantener la presión arterial. Los ajustes en el estilo de vida, incluida una dieta equilibrada, ejercicio regular y control del estrés, desempeñan un papel fundamental en la mejora del bienestar general.
3. Artritis reumatoide
La artritis reumatoide es una enfermedad autoinmune crónica que afecta principalmente a las articulaciones pero que también puede causar síntomas sistémicos. Si bien la artritis reumatoide generalmente se asocia con inflamación y dolor en las articulaciones, algunas personas experimentan presión arterial baja debido a la inflamación que afecta los vasos sanguíneos.
En la artritis reumatoide, las células inmunitarias se dirigen a la membrana sinovial, el tejido que recubre las articulaciones, lo que provoca inflamación y daño articular. La inflamación prolongada también puede afectar el sistema vascular, provocando una forma de vasculitis, que puede contribuir a la presión arterial baja. Además, algunos medicamentos para la artritis reumatoide, como el metotrexato, pueden provocar efectos secundarios como fatiga e hipotensión.
La artritis reumatoide afecta aproximadamente al 1% de la población mundial, con mayor prevalencia en las mujeres. Los estudios revelan que los pacientes con artritis reumatoide tienen un mayor riesgo de enfermedad cardiovascular debido a la inflamación crónica, que puede contribuir indirectamente a los episodios de presión arterial baja.
Diagnóstico
El diagnóstico de artritis reumatoide generalmente se basa en síntomas clínicos, análisis de sangre (factor reumatoide, anticuerpos anti-CCP) y estudios de imágenes para evaluar la erosión de las articulaciones. Además, a menudo se utilizan análisis de sangre para medir marcadores de inflamación, como la VSG (velocidad de sedimentación globular) y la PCR (proteína C reactiva).
Tratamiento de la artritis reumatoide
El tratamiento de la artritis reumatoide incluye fármacos antirreumáticos modificadores de la enfermedad (FAME), productos biológicos y AINE para controlar la inflamación de las articulaciones y prevenir la progresión. La fisioterapia y el ejercicio de bajo impacto pueden ayudar a reducir la rigidez de las articulaciones y mejorar la circulación sanguínea. Controlar eficazmente la artritis reumatoide puede ayudar a aliviar el dolor articular y mejorar la salud cardiovascular general, reduciendo los episodios de presión arterial baja.
4. Hipotiroidismo
El hipotiroidismo es una afección en la que la glándula tiroides no produce suficientes hormonas tiroideas, que son fundamentales para la función metabólica. La presión arterial baja y el dolor en las articulaciones son síntomas comunes en personas con hipotiroidismo debido al metabolismo lento y los efectos sistémicos en los tejidos musculares y articulares.
Las hormonas tiroideas regulan la frecuencia cardíaca, la temperatura corporal y la producción de energía. En el hipotiroidismo, la disminución de los niveles hormonales ralentiza el metabolismo, lo que provoca un menor gasto cardíaco y, posteriormente, una presión arterial baja. La rigidez muscular y el dolor articular son el resultado de la acumulación de mucopolisacáridos en los tejidos conectivos debido a la reducción del aclaramiento metabólico.
El hipotiroidismo ocurre en alrededor del 5% de la población, con mayor prevalencia entre mujeres y adultos mayores. Las investigaciones muestran que los niveles bajos de tiroides se asocian con una disminución de la función cardiovascular, lo que puede provocar hipotensión y contribuir al dolor en las articulaciones a través de cambios en los tejidos.
Diagnóstico
El diagnóstico se basa en análisis de sangre que miden los niveles de hormona tiroidea (T3, T4) y hormona estimulante de la tiroides (TSH). Los niveles elevados de TSH y niveles bajos de T4 suelen indicar hipotiroidismo. Se pueden realizar pruebas adicionales, como pruebas de anticuerpos tiroideos, para determinar si el hipotiroidismo se debe a una afección autoinmune como la tiroiditis de Hashimoto.
Tratamiento del hipotiroidismo
El tratamiento generalmente se realiza con terapia de reemplazo hormonal con levotiroxina para restaurar los niveles normales de hormona tiroidea. El control regular de los niveles de TSH ayuda a garantizar la dosis correcta del medicamento. El tratamiento de los síntomas del dolor articular puede incluir AINE y un aumento gradual de la actividad física puede ayudar a mantener la movilidad articular.
5. Síndrome de fatiga crónica (SFC)
El síndrome de fatiga crónica (SFC), también conocido como encefalomielitis miálgica, se caracteriza por fatiga prolongada, dolor articular y muscular y presión arterial baja. Se desconoce la causa exacta del síndrome de fatiga crónica, pero se cree que implica una combinación de disfunciones inmunes, neuroendocrinas y metabólicas.
El síndrome de fatiga crónica puede implicar una desregulación del sistema nervioso autónomo (SNA), que controla las funciones corporales involuntarias, incluida la presión arterial. Esta desregulación conduce a la hipotensión ortostática, una condición en la que la presión arterial cae significativamente al ponerse de pie. El dolor articular y muscular en el síndrome de fatiga crónica está relacionado con un procesamiento anormal del dolor en el sistema nervioso central y con la inflamación crónica.
El síndrome de fatiga crónica afecta aproximadamente entre el 0,2% y el 0,4% de la población mundial y, a menudo, afecta más a las mujeres que a los hombres. Las investigaciones señalan anomalías del sistema inmunológico y desequilibrios hormonales como factores contribuyentes. Los estudios muestran que los pacientes con síndrome de fatiga crónica frecuentemente experimentan intolerancia ortostática, lo que puede contribuir a la presión arterial baja.
Diagnóstico
El diagnóstico del síndrome de fatiga crónica se basa principalmente en descartar otras afecciones e identificar síntomas específicos, como malestar post-esfuerzo, alteraciones del sueño e intolerancia ortostática. Las pruebas cardiovasculares, como la prueba de mesa basculante, pueden ayudar a evaluar la hipotensión ortostática.
Tratamiento del síndrome de fatiga crónica.
El tratamiento se centra en el control de los síntomas, incluida la terapia de ejercicio gradual (GET) y la terapia cognitivo-conductual (TCC) para ayudar a controlar la fatiga. Los medicamentos en dosis bajas para controlar el dolor, como los AINE, suelen recetarse para el dolor articular. Para la presión arterial baja, aumentar el consumo de sal, mantenerse hidratado y usar prendas de compresión puede ayudar a controlar los síntomas.
Conclusión
La presión arterial baja y el dolor en las articulaciones son a menudo síntomas interconectados causados por condiciones de salud específicas. El diagnóstico adecuado y el tratamiento específico son esenciales para controlar estos síntomas de forma eficaz. Si experimenta presión arterial baja y dolor en las articulaciones al mismo tiempo, consulte con un profesional de la salud para una evaluación exhaustiva y un plan de tratamiento personalizado.