La enfermedad de Crohn es una enfermedad inflamatoria intestinal que causa inflamación crónica del tracto gastrointestinal. En esta guía, aprenderá sobre los procesos de diagnóstico y tratamiento de la enfermedad de Crohn.

Diagnóstico de la enfermedad de Crohn
Es probable que su médico diagnostique la enfermedad de Crohn solo después de descartar otras posibles causas de sus síntomas. No existe una prueba única para diagnosticar la enfermedad de Crohn.
Es probable que su médico use una combinación de pruebas para ayudar a confirmar un diagnóstico de enfermedad de Crohn, que incluyen:
Pruebas de laboratorio
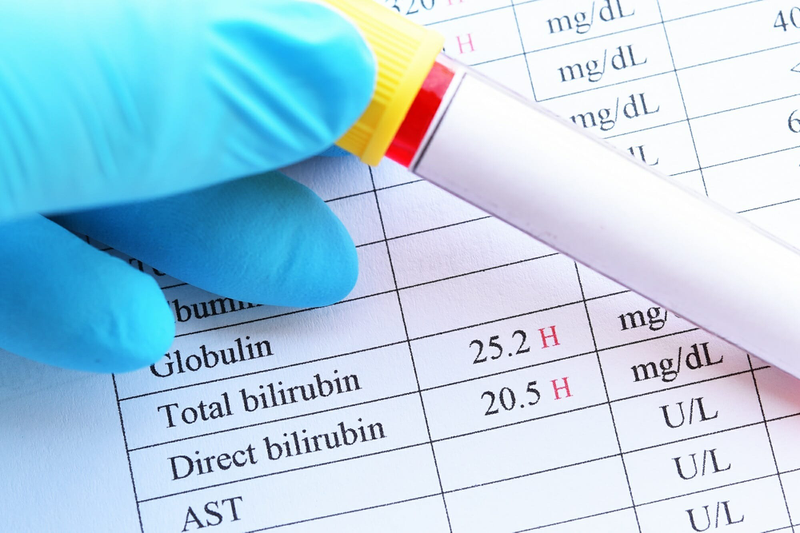
- Análisis de sangre. Su médico puede sugerir análisis de sangre para detectar anemia, una afección en la que no hay suficientes glóbulos rojos para transportar el oxígeno adecuado a sus tejidos, o para detectar signos de infección.
- Estudios de heces. Es posible que deba proporcionar una muestra de heces para que su médico pueda realizar pruebas de sangre u organismos ocultos (ocultos), como parásitos, en las heces.
Procedimientos
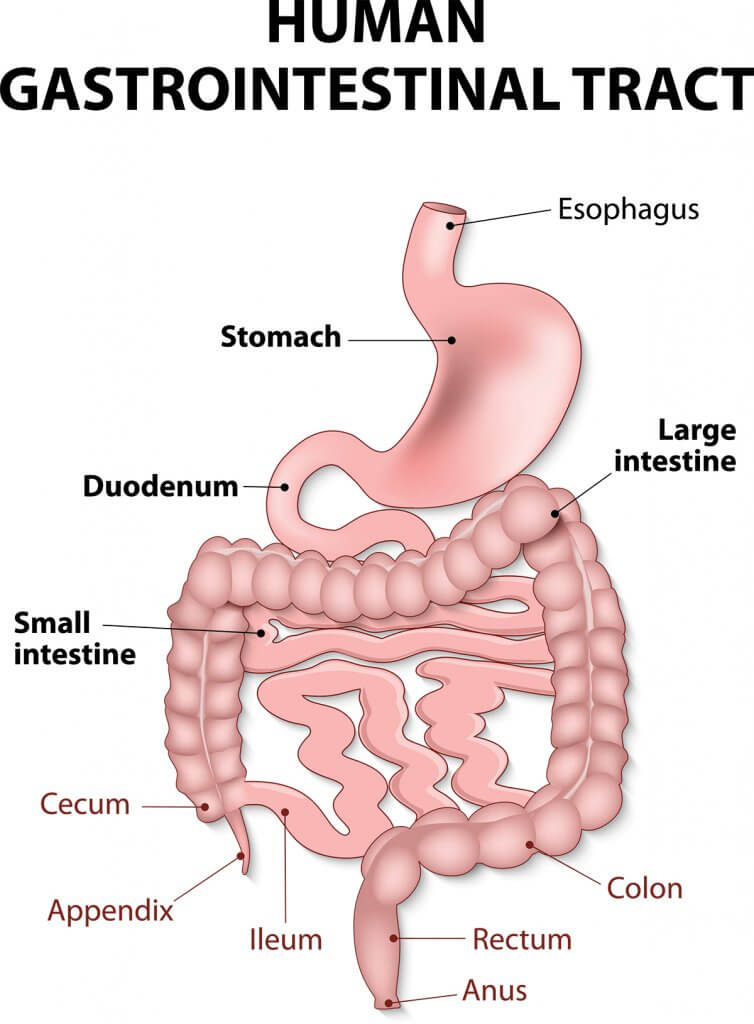
- Colonoscopia. Esta prueba le permite a su médico ver todo su colon y el final de su íleon (íleon terminal) usando un tubo delgado, flexible e iluminado con una cámara en el extremo. Durante el procedimiento, su médico también puede tomar pequeñas muestras de tejido (biopsia) para análisis de laboratorio, lo que puede ayudar a hacer un diagnóstico. Los grupos de células inflamatorias llamadas granulomas, si están presentes, ayudan esencialmente a confirmar el diagnóstico de la enfermedad de Crohn.
- Tomografía computarizada (TC). Es posible que le realicen una tomografía computarizada, una técnica especial de rayos X que brinda más detalles que los rayos X estándar. Esta prueba examina todo el intestino, así como los tejidos fuera del intestino. La enterografía por TC es una tomografía computarizada especial que proporciona mejores imágenes del intestino delgado. Esta prueba ha reemplazado a las radiografías con bario en muchos centros médicos.
- Imágenes por resonancia magnética (IRM). Un escáner de resonancia magnética utiliza un campo magnético y ondas de radio para crear imágenes detalladas de órganos y tejidos. La resonancia magnética es particularmente útil para evaluar una fístula alrededor del área anal (resonancia magnética pélvica) o el intestino delgado (enterografía por resonancia magnética).
- Cápsula endoscópica. Para esta prueba, se traga una cápsula que tiene una cámara. La cámara toma fotografías de su intestino delgado y las transmite a una grabadora que usa en su cinturón. Luego, las imágenes se descargan a una computadora, se muestran en un monitor y se revisan en busca de signos de la enfermedad de Crohn. La cámara sale de su cuerpo sin dolor en sus heces. Es posible que aún necesite una endoscopia con biopsia para confirmar el diagnóstico de enfermedad de Crohn. No se debe realizar una cápsula endoscópica si hay una obstrucción intestinal.
- Enteroscopia asistida por balón. Para esta prueba, se usa un endoscopio junto con un dispositivo llamado sobretubo. Esto le permite al médico mirar más en el intestino delgado donde los endoscopios estándar no llegan. Esta técnica es útil cuando la cápsula endoscópica muestra anomalías pero el diagnóstico aún está en duda.
Tratamiento de la enfermedad de Crohn
Actualmente, no existe cura para la enfermedad de Crohn y no existe un tratamiento único que funcione para todos. Uno de los objetivos del tratamiento médico es reducir la inflamación que desencadena sus síntomas. Otro objetivo es mejorar el pronóstico a largo plazo limitando las complicaciones. En los mejores casos, esto puede conducir no solo al alivio de los síntomas, sino también a una remisión a largo plazo.
Medicamentos antiinflamatorios
Los medicamentos antiinflamatorios suelen ser el primer paso en el tratamiento de la enfermedad inflamatoria intestinal. Estos medicamentos incluyen:
- Corticoesteroides. Los corticosteroides como la prednisona y la budesonida (Entocort EC) pueden ayudar a reducir la inflamación en su cuerpo, pero no funcionan para todas las personas con enfermedad de Crohn. Los médicos generalmente los usan solo si no responde a otros tratamientos. Los corticosteroides pueden usarse para mejorar los síntomas a corto plazo (tres a cuatro meses) y para inducir la remisión. Los corticosteroides también se pueden usar en combinación con un supresor del sistema inmunológico.
- 5-aminosalicilatos orales. Estos medicamentos incluyen sulfasalazina (Azulfidine), que contiene sulfa, y mesalamina (Asacol HD, Delzicol). Los 5-aminosalicilatos orales se han utilizado ampliamente en el pasado, pero ahora se considera que tienen un beneficio muy limitado.
Supresores del sistema inmunológico
Estos medicamentos también reducen la inflamación, pero se dirigen a su sistema inmunológico, que produce las sustancias que causan la inflamación. Para algunas personas, una combinación de estos medicamentos funciona mejor que un solo medicamento.
Los supresores del sistema inmunológico incluyen:
- Azatioprina (Azasan, Imuran) y mercaptopurina (Purinethol, Purixan). Estos son los inmunosupresores más utilizados para el tratamiento de la enfermedad inflamatoria intestinal. Para tomar estos medicamentos, debe realizar un seguimiento estrecho con su médico y hacerse análisis de sangre con regularidad para detectar efectos secundarios, como una menor resistencia a las infecciones y la inflamación del hígado. Los medicamentos también pueden causar náuseas y vómitos.
- Metotrexato (Trexall). Este medicamento a veces se usa para personas con enfermedad de Crohn que no responden bien a otros medicamentos. Será necesario que lo vigilen de cerca para detectar efectos secundarios.
Biologicos
Esta clase de terapias se dirige a las proteínas producidas por el sistema inmunológico. Los tipos de productos biológicos que se utilizan para tratar la enfermedad de Crohn incluyen:
- Natalizumab (Tysabri) y vedolizumab (Entyvio). Estos medicamentos actúan impidiendo que ciertas moléculas de células inmunitarias, las integrinas, se unan a otras células del revestimiento intestinal. Debido a que el natalizumab se asocia con un riesgo poco común pero grave de leucoencefalopatía multifocal progresiva, una enfermedad cerebral que generalmente conduce a la muerte o una discapacidad grave, debe estar inscrito en un programa especial de distribución restringida para usarlo. Vedolizumab fue aprobado recientemente para la enfermedad de Crohn. Funciona como el natalizumab, pero no parece conllevar ningún riesgo de enfermedad cerebral.
- Infliximab (Remicade), adalimumab (Humira) y certolizumab pegol (Cimzia). También conocidos como inhibidores de TNF, estos medicamentos actúan neutralizando una proteína del sistema inmunológico conocida como factor de necrosis tumoral (TNF).
- Ustekinumab (Stelara). Esto fue aprobado recientemente para tratar la enfermedad de Crohn al interferir con la acción de una interleucina, que es una proteína involucrada en la inflamación.
Antibióticos
Los antibióticos pueden reducir la cantidad de secreción de fístulas y abscesos y, a veces, curarlos en personas con enfermedad de Crohn. Algunos investigadores también piensan que los antibióticos ayudan a reducir las bacterias intestinales dañinas que pueden desempeñar un papel en la activación del sistema inmunológico intestinal, lo que provoca inflamación. Los antibióticos recetados con frecuencia incluyen ciprofloxacina (Cipro) y metronidazol (Flagyl).
Otros medicamentos
Además de controlar la inflamación, algunos medicamentos pueden ayudar a aliviar sus síntomas, pero siempre hable con su médico antes de tomar cualquier medicamento de venta libre. Dependiendo de la gravedad de su enfermedad de Crohn, su médico puede recomendar uno o más de los siguientes:
- Antidiarreicos. Un suplemento de fibra, como polvo de psyllium (Metamucil) o metilcelulosa (Citrucel), puede ayudar a aliviar la diarrea leve a moderada al agregar volumen a las heces. Para la diarrea más grave, la loperamida (Imodium AD) puede ser eficaz.
- Analgésicos. Para el dolor leve, su médico puede recomendar acetaminofén (Tylenol, otros), pero no otros analgésicos comunes, como ibuprofeno (Advil, Motrin IB, otros) o naproxeno sódico (Aleve). Es probable que estos medicamentos empeoren sus síntomas y también pueden empeorar su enfermedad.
- Vitaminas y complementos. Si no está absorbiendo suficientes nutrientes, su médico puede recomendarle vitaminas y suplementos nutricionales.
Terapia nutricional
Su médico puede recomendar una dieta especial administrada por vía oral o una sonda de alimentación (nutrición enteral) o nutrientes infundidos en una vena (nutrición parenteral) para tratar su enfermedad de Crohn. Este método puede mejorar su nutrición general y permitir que el intestino descanse. El reposo intestinal puede reducir la inflamación a corto plazo.
Su médico puede usar terapia nutricional a corto plazo y combinarla con medicamentos, como supresores del sistema inmunológico. La nutrición enteral y parenteral se usa generalmente para mejorar la salud de las personas antes de la cirugía o cuando otros medicamentos no logran controlar los síntomas.
Su médico también puede recomendar una dieta baja en residuos o baja en fibra para reducir el riesgo de bloqueo intestinal si tiene un intestino estrecho (estenosis). Una dieta baja en residuos está diseñada para reducir el tamaño y la cantidad de sus deposiciones.
Cirugía
Si los cambios en la dieta y el estilo de vida, la terapia con medicamentos u otros tratamientos no alivian sus síntomas, su médico puede recomendarle una cirugía. Casi la mitad de las personas con enfermedad de Crohn requerirán al menos una cirugía. Sin embargo, la cirugía no cura la enfermedad de Crohn.
Durante la cirugía, su cirujano extrae una parte dañada de su tracto digestivo y luego vuelve a conectar las secciones sanas. La cirugía también se puede utilizar para cerrar fístulas y drenar abscesos.
Los beneficios de la cirugía para la enfermedad de Crohn suelen ser temporales. La enfermedad suele reaparecer, con frecuencia cerca del tejido reconectado. El mejor enfoque es seguir la cirugía con medicación para minimizar el riesgo de recurrencia.
Cuidado en casa
A veces, puede sentirse impotente cuando se enfrenta a la enfermedad de Crohn. Pero los cambios en su dieta y estilo de vida pueden ayudar a controlar sus síntomas y prolongar el tiempo entre los brotes.
Dieta
No hay evidencia firme de que lo que comemos realmente cause la enfermedad inflamatoria intestinal. Pero ciertos alimentos y bebidas pueden agravar sus síntomas, especialmente durante un brote.
Puede ser útil llevar un diario de alimentos para realizar un seguimiento de lo que está comiendo y de cómo se siente. Si descubre que algunos alimentos están provocando que sus síntomas se agraven, puede intentar eliminarlos.
Aquí hay algunas sugerencias dietéticas generales que pueden ayudar a controlar su condición:
- Limite los productos lácteos. Muchas personas con enfermedad inflamatoria intestinal encuentran que problemas como la diarrea, el dolor abdominal y los gases mejoran al limitar o eliminar los productos lácteos. Puede ser intolerante a la lactosa, es decir, su cuerpo no puede digerir el azúcar de la leche (lactosa) en los productos lácteos. El uso de un producto enzimático como Lactaid puede ayudar.
- Coma comidas pequeñas. Es posible que se sienta mejor comiendo cinco o seis comidas pequeñas al día en lugar de dos o tres comidas más grandes.
- Beba muchos líquidos. Trate de beber muchos líquidos a diario. El agua es lo mejor. El alcohol y las bebidas que contienen cafeína estimulan los intestinos y pueden empeorar la diarrea, mientras que las bebidas carbonatadas suelen producir gases.
- Considere las multivitaminas. Debido a que la enfermedad de Crohn puede interferir con su capacidad para absorber nutrientes y debido a que su dieta puede ser limitada, los suplementos multivitamínicos y minerales a menudo son útiles. Consulte con su médico antes de tomar vitaminas o suplementos.
- Habla con un dietista. Si comienza a perder peso o su dieta se ha vuelto muy limitada, hable con un dietista registrado.
Fumar tabaco
Fumar tabaco aumenta el riesgo de desarrollar la enfermedad de Crohn y, una vez que la padece, fumar puede empeorarla. Las personas con enfermedad de Crohn que fuman tienen más probabilidades de tener recaídas y necesitan medicamentos y cirugías repetidas. Dejar de fumar tabaco puede mejorar la salud general de su tracto digestivo, además de brindar muchos otros beneficios para la salud.
Estrés mental
Aunque el estrés no causa la enfermedad de Crohn, puede empeorar sus síntomas y desencadenar brotes. Aunque no siempre es posible evitar el estrés, puede aprender formas de ayudar a controlarlo, como:
- Ejercicio. Incluso el ejercicio leve puede ayudar a reducir el estrés, aliviar la depresión y normalizar la función intestinal. Hable con su médico sobre un plan de ejercicios adecuado para usted.
- Biorretroalimentación. Esta técnica de reducción del estrés puede ayudarlo a disminuir la tensión muscular y disminuir su frecuencia cardíaca con la ayuda de una máquina de retroalimentación. El objetivo es ayudarlo a entrar en un estado relajado para que pueda sobrellevar el estrés más fácilmente.
- Ejercicios regulares de relajación y respiración. Una forma de lidiar con el estrés es relajarse con regularidad y utilizar técnicas como la respiración lenta y profunda para calmarse. Puedes tomar clases de yoga y meditación o leer libros, escuchar música, ver películas en casa.
.