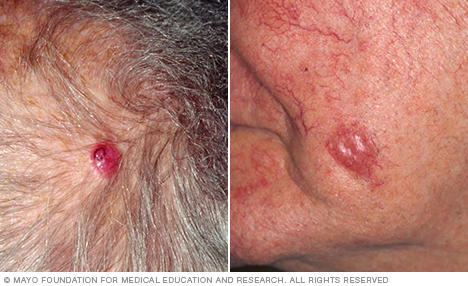
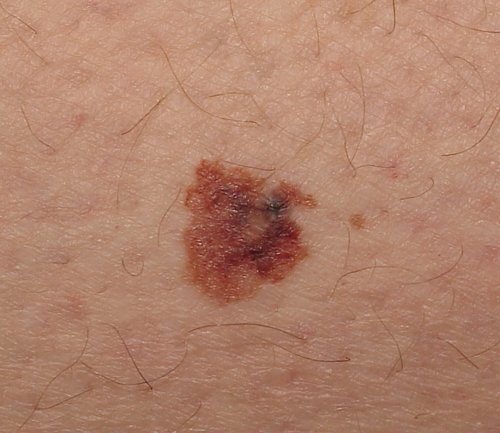
El melanoma es el tipo de cáncer de piel más grave. El melanoma se desarrolla en las células que producen melanina (melanocitos). La melanina es el pigmento que da color a tu piel. El melanoma también se puede formar en los ojos y, en raras ocasiones, en el interior del cuerpo, como en la nariz o la garganta.
La causa exacta de todos los melanomas no está clara, pero la exposición a la radiación ultravioleta de la luz solar o las lámparas y camas de bronceado aumenta el riesgo de desarrollar melanoma. Limitar su exposición a la radiación ultravioleta puede ayudar a reducir su riesgo de melanoma.
El riesgo de melanoma parece estar aumentando en personas menores de 40 años, especialmente mujeres. Conocer las señales de advertencia del cáncer de piel puede ayudar a garantizar que los cambios cancerosos se detecten y se traten antes de que el cáncer se haya propagado. El melanoma se puede tratar con éxito si se detecta temprano.
Los síntomas del melanoma
Los melanomas pueden desarrollarse en cualquier parte de su cuerpo. El melanoma se desarrolla con mayor frecuencia en áreas que han estado expuestas al sol, como la espalda, las piernas, los brazos y la cara.
Los melanomas también pueden ocurrir en áreas que no reciben mucha exposición al sol, como las plantas de los pies, las palmas de las manos y el lecho de las uñas. Estos melanomas ocultos son más comunes en personas con piel más oscura.
Los primeros síntomas del melanoma suelen ser:
- Un cambio en un lunar existente
- El desarrollo de un nuevo crecimiento pigmentado o de aspecto inusual en su piel.
El melanoma no siempre comienza como un lunar. También puede ocurrir en pieles de apariencia normal.

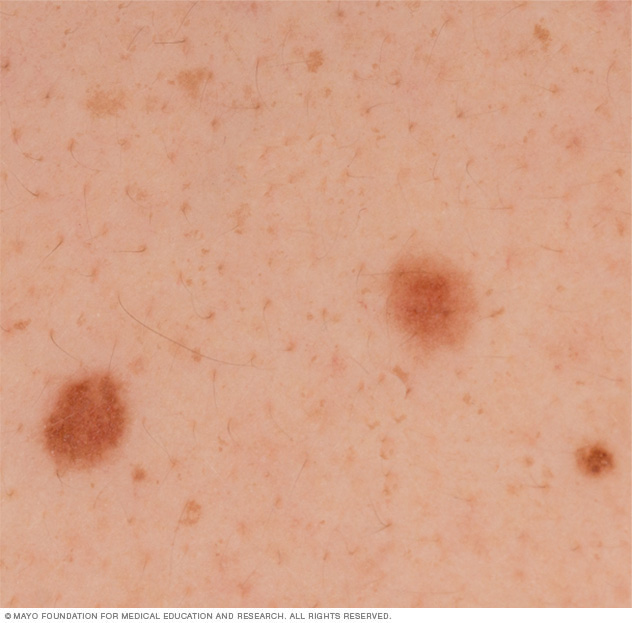
Lunares normales
Los lunares normales son generalmente de un color uniforme, como bronceado, marrón o negro, con un borde distintivo que separa el lunar de la piel circundante. Son ovalados o redondos y, por lo general, tienen un diámetro inferior a 1/4 de pulgada (aproximadamente 6 milímetros), el tamaño de un borrador de lápiz.
La mayoría de los lunares comienzan a aparecer en la infancia y se pueden formar nuevos lunares hasta aproximadamente los 40 años. Cuando son adultos, la mayoría de las personas tienen entre 10 y 40 lunares. Los lunares pueden cambiar de apariencia con el tiempo y algunos incluso pueden desaparecer con la edad.
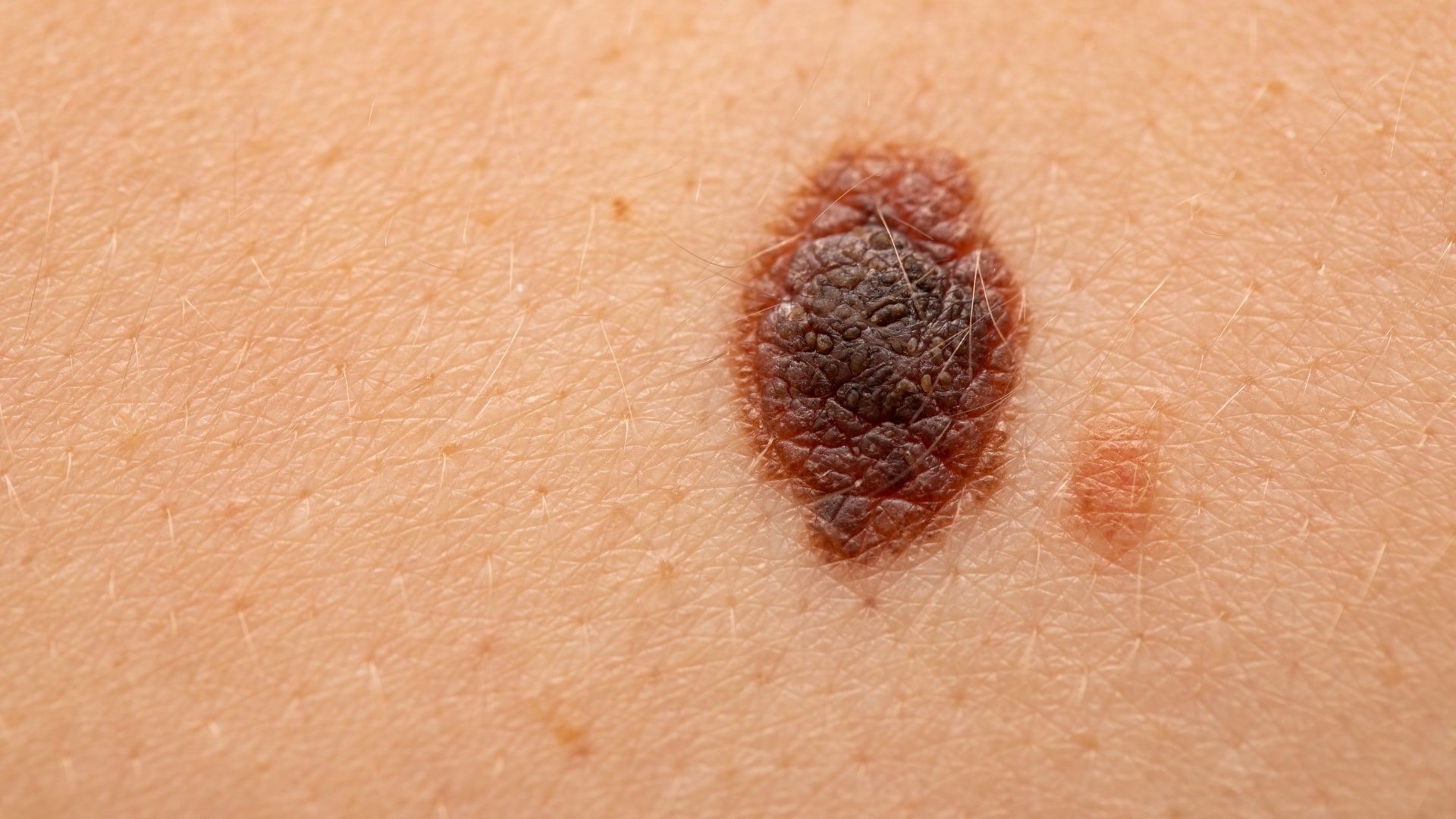
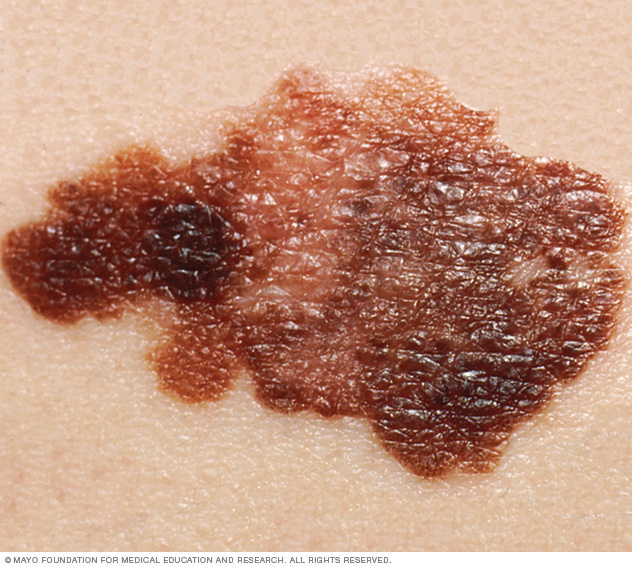
Lunares inusuales que pueden indicar melanoma
Estas son características de lunares inusuales que pueden indicar melanomas u otros cánceres de piel:
- Lunares con formas irregulares, como dos mitades de aspecto muy diferente.
- Lunares con bordes irregulares, con muescas o festoneados: características de los melanomas.
- Lunares que tienen muchos colores o una distribución de color desigual.
- Mole de más de 1/4 de pulgada (aproximadamente 6 milímetros).
- Lunares que aumentan de tamaño o que cambian de color o forma, o tienen nuevos síntomas como picazón o sangrado.
Los lunares cancerosos (malignos) varían mucho en apariencia. Algunos lunares pueden mostrar todos los cambios mencionados anteriormente, mientras que otros lunares pueden tener solo una o dos características inusuales.
Melanomas ocultos
Los melanomas también pueden desarrollarse en áreas de su cuerpo que tienen poca o ninguna exposición al sol, como los espacios entre los dedos de los pies y en las palmas de las manos, las plantas de los pies, el cuero cabelludo o los genitales. Estos melanomas a veces se denominan melanomas ocultos, porque ocurren en lugares que la mayoría de las personas no pensarían en revisar. Cuando el melanoma ocurre en personas con piel más oscura, es más probable que ocurra en un área oculta.
Los melanomas ocultos incluyen:
- Melanoma debajo de una uña. El melanoma acral-lentiginoso es una forma rara de melanoma que puede ocurrir debajo de la uña de la mano o del pie. También se puede encontrar en las palmas de las manos o en las plantas de los pies. Es más común en personas de ascendencia asiática, personas de raza negra y en otras personas con pigmento de piel oscura.
- Melanoma en la boca, tracto digestivo, tracto urinario o vagina. El melanoma de la mucosa se desarrolla en la membrana mucosa que recubre la nariz, la boca, el esófago, el ano, el tracto urinario y la vagina. Los melanomas de las mucosas son especialmente difíciles de detectar porque pueden confundirse fácilmente con otras afecciones mucho más comunes.
- Melanoma en el ojo. El melanoma ocular, también llamado melanoma ocular, ocurre con mayor frecuencia en la úvea, la capa debajo de la parte blanca del ojo (esclerótica). Un melanoma ocular puede causar cambios en la visión y puede diagnosticarse durante un examen ocular.
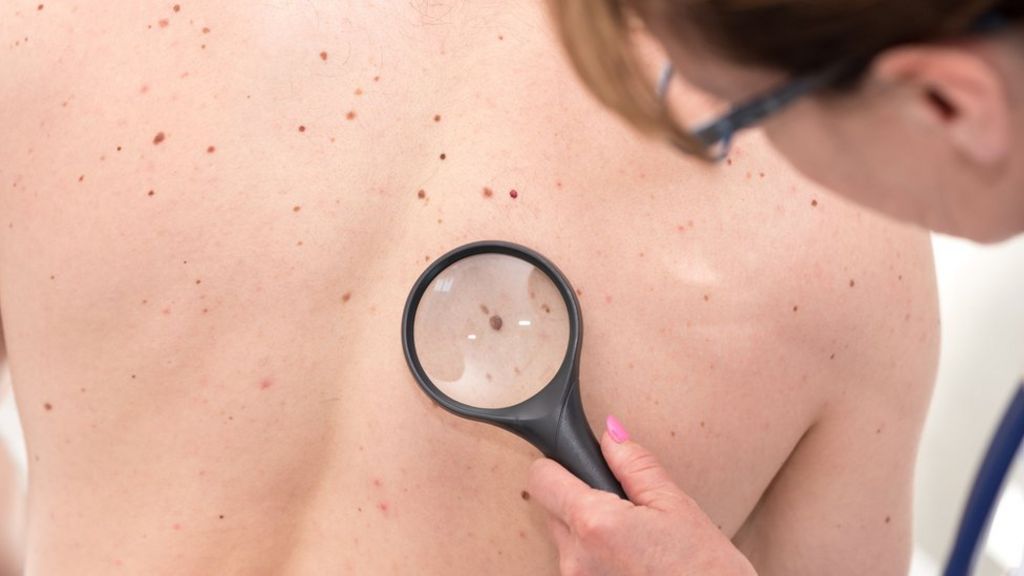
¿Cuándo necesitas ver a un médico?
Concierte una cita con su médico si nota algún cambio en la piel que parezca inusual.
¿Qué causa el melanoma?
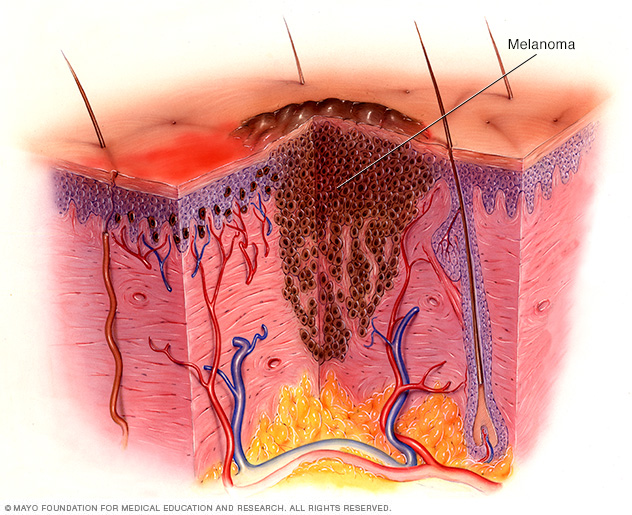
El melanoma ocurre cuando algo sale mal en las células productoras de melanina (melanocitos). Estas células dan color a tu piel.
Normalmente, las células de la piel se desarrollan de forma controlada y ordenada: las nuevas células sanas empujan las células más viejas hacia la superficie de la piel, donde mueren y finalmente se caen. Pero cuando algunas células desarrollan daño en el ADN, es posible que nuevas células comiencen a crecer sin control y eventualmente puedan formar una masa de células cancerosas.
Los investigadores no saben qué daña el ADN en las células de la piel y cómo este daño conduce al melanoma. Es probable que una combinación de factores, incluidos factores ambientales y genéticos, cause el melanoma. Aún así, los médicos creen que la exposición a la radiación ultravioleta del sol y de las lámparas y camas solares es la principal causa de melanoma.
La luz ultravioleta no causa todos los melanomas, especialmente los que ocurren en lugares de su cuerpo que no reciben exposición a la luz solar. Por lo tanto, otros factores pueden contribuir a su riesgo de melanoma.
Diagnóstico
Las pruebas y los procedimientos que se utilizan para diagnosticar el melanoma incluyen:
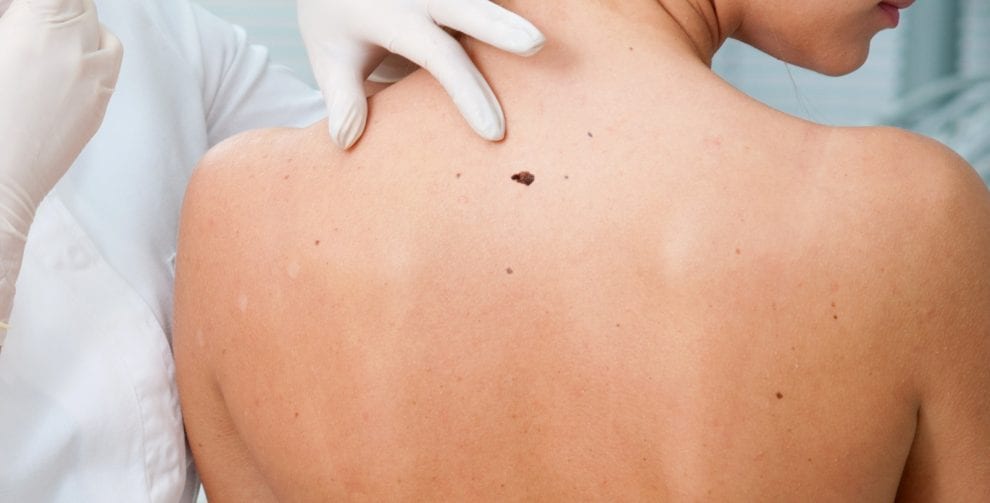
- Examen físico. Su médico le hará preguntas sobre su historial médico y examinará su piel para buscar signos que puedan indicar melanoma.
- Extracción de una muestra de tejido para su análisis (biopsia). Para determinar si una lesión cutánea sospechosa es un melanoma, es posible que su médico recomiende extraer una muestra de piel para analizarla. La muestra se envía a un laboratorio para su examen.
Determinar la extensión del melanoma
Si recibe un diagnóstico de melanoma, el siguiente paso es determinar la extensión (etapa) del cáncer. Para asignar una etapa a su melanoma, su médico:
-
Determine el espesor. El grosor de un melanoma se determina examinando cuidadosamente el melanoma con un microscopio y midiéndolo con una herramienta especial. El grosor de un melanoma ayuda a los médicos a decidir un plan de tratamiento. En general, cuanto más grueso es el tumor, más grave es la enfermedad.
Es posible que los melanomas más delgados solo requieran cirugía para extirpar el cáncer y parte del tejido normal que lo rodea. Si el melanoma es más grueso, su médico puede recomendar pruebas adicionales para ver si el cáncer se ha diseminado antes de determinar sus opciones de tratamiento.
-
Vea si el melanoma se ha diseminado a los ganglios linfáticos. Si existe el riesgo de que el cáncer se haya diseminado a los ganglios linfáticos, su médico puede recomendar un procedimiento conocido como biopsia de ganglio centinela.
Durante una biopsia de ganglio centinela, se inyecta un tinte en el área donde se extrajo el melanoma. El tinte fluye hacia los ganglios linfáticos cercanos. Los primeros ganglios linfáticos que absorben el tinte se extraen y se analizan para detectar células cancerosas. Si estos primeros ganglios linfáticos (ganglios linfáticos centinela) están libres de cáncer, es muy probable que el melanoma no se haya propagado más allá del área donde se descubrió por primera vez.
- Busque signos de cáncer más allá de la piel. Para las personas con melanomas más avanzados, los médicos pueden recomendar pruebas por imágenes para buscar signos de que el cáncer se ha diseminado a otras áreas del cuerpo. Las pruebas de imágenes pueden incluir radiografías, Connecticut exploraciones y exploraciones por tomografía por emisión de positrones (PET). Por lo general, estas pruebas de diagnóstico por imágenes no se recomiendan para melanomas más pequeños con un menor riesgo de diseminarse más allá de la piel.
Otros factores pueden influir en la determinación del riesgo de que el cáncer se disemine (metastatice), incluido si la piel sobre el área ha formado una llaga abierta (ulceración) y cuántas células cancerosas en división (mitosis) se encuentran al mirar bajo un microscopio.
El melanoma se clasifica en números romanos del 0 al IV. En la etapa 0 y la etapa I, un melanoma es pequeño y tiene una tasa de tratamiento muy exitosa. Pero cuanto mayor sea el número, menores serán las posibilidades de una recuperación completa. En el estadio IV, el cáncer se ha diseminado más allá de la piel a otros órganos, como los pulmones o el hígado.
Tratamiento del melanoma
El mejor tratamiento para su melanoma depende del tamaño y la etapa del cáncer, su salud general y sus preferencias personales.
Tratamiento de pequeños melanomas
El tratamiento de los melanomas en etapa temprana generalmente incluye cirugía para extirpar el melanoma. Un melanoma muy delgado se puede extirpar por completo durante la biopsia y no requiere tratamiento adicional. De lo contrario, su cirujano extirpará el cáncer, así como un borde de piel normal y una capa de tejido debajo de la piel. Para las personas con melanomas en etapa temprana, este puede ser el único tratamiento necesario.
Tratar los melanomas que se han extendido más allá de la piel.
Si el melanoma se ha extendido más allá de la piel, las opciones de tratamiento pueden incluir:
- Cirugía para extirpar los ganglios linfáticos afectados. Si el melanoma se ha diseminado a los ganglios linfáticos cercanos, su cirujano puede extirpar los ganglios afectados. También se pueden recomendar tratamientos adicionales antes o después de la cirugía.
-
Inmunoterapia. La inmunoterapia es un tratamiento con medicamentos que ayuda a su sistema inmunológico a combatir el cáncer. Es posible que el sistema inmunológico de su cuerpo que combate las enfermedades no ataque al cáncer porque las células cancerosas producen proteínas que las ayudan a esconderse de las células del sistema inmunológico. La inmunoterapia actúa interfiriendo con ese proceso.
A menudo, se recomienda la inmunoterapia después de la cirugía para el melanoma que se ha diseminado a los ganglios linfáticos oa otras áreas del cuerpo. Cuando el melanoma no se puede extirpar por completo con cirugía, los tratamientos de inmunoterapia pueden inyectarse directamente en el melanoma.
-
Terapia dirigida. Los tratamientos con fármacos dirigidos se centran en las debilidades específicas presentes en las células cancerosas. Al atacar estas debilidades, los tratamientos farmacológicos dirigidos pueden provocar la muerte de las células cancerosas. Es posible que se analicen las células de su melanoma para ver si es probable que la terapia dirigida sea efectiva contra su cáncer.
Para el melanoma, se puede recomendar una terapia dirigida si el cáncer se ha diseminado a los ganglios linfáticos oa otras áreas de su cuerpo.
-
Radioterapia. Este tratamiento utiliza rayos de energía de alta potencia, como rayos X y protones, para destruir las células cancerosas. La radioterapia puede dirigirse a los ganglios linfáticos si el melanoma se ha diseminado allí. La radioterapia también se puede usar para tratar melanomas que no se pueden extirpar por completo con cirugía.
Para el melanoma que se disemina a otras áreas del cuerpo, la radioterapia puede ayudar a aliviar los síntomas.
-
Quimioterapia. La quimioterapia usa medicamentos para destruir las células cancerosas. La quimioterapia se puede administrar por vía intravenosa, en forma de píldora o ambas, para que viaje por todo el cuerpo.
La quimioterapia también se puede administrar en una vena de su brazo o pierna en un procedimiento llamado perfusión de extremidades aisladas. Durante este procedimiento, no se permite que la sangre de su brazo o pierna viaje a otras áreas de su cuerpo por un período corto de tiempo para que los medicamentos de quimioterapia viajen directamente al área alrededor del melanoma y no afecten a otras partes de su cuerpo.
.