Descripción general
La hepatitis autoinmune es una inflamación del hígado que ocurre cuando el sistema inmunológico del cuerpo ataca las células del hígado. La causa exacta de la hepatitis autoinmune no está clara, pero los factores genéticos y ambientales parecen interactuar con el tiempo para desencadenar esta enfermedad.
La hepatitis autoinmune no tratada puede provocar cicatrices en el hígado (cirrosis) y, finalmente, insuficiencia hepática. Sin embargo, cuando se diagnostica y trata a tiempo, la hepatitis autoinmune a menudo se puede controlar con medicamentos que inhiben el sistema inmunológico.
Un trasplante de hígado puede ser una opción cuando la hepatitis autoinmune no responde a los tratamientos farmacológicos o en casos de enfermedad hepática avanzada.
Síntomas de la hepatitis autoinmune.
Los signos y síntomas de la hepatitis autoinmune varían de persona a persona y pueden aparecer repentinamente. Algunas personas tienen pocos problemas en las primeras etapas de esta enfermedad, mientras que otras experimentan signos y síntomas que pueden incluir:
- Fatiga
- Malestar abdominal
- Coloración amarillenta de la piel y el blanco de los ojos.
- Un hígado agrandado
- Vasos sanguíneos anormales en la piel (angiomas araña)
- Erupciones en la piel
- Dolores en las articulaciones
- Pérdida de períodos menstruales.
¿Cuándo necesitas ver a un médico?
Si tienes algún signo o síntoma que te preocupa acude al médico.
Causas de la hepatitis autoinmune.
La hepatitis autoinmune ocurre cuando el sistema inmunológico del cuerpo, que normalmente ataca a virus, bacterias y otros patógenos, ataca el hígado. Este ataque al hígado puede provocar una inflamación crónica y daños graves a las células del hígado. La razón por la que el cuerpo se ataca a sí mismo no está clara, pero los investigadores creen que la hepatitis autoinmune podría ser causada por la interacción de genes que controlan la función del sistema inmunológico y la exposición a virus o fármacos particulares.
Tipos de hepatitis autoinmune
Los médicos han identificado dos formas principales de hepatitis autoinmune.
- Hepatitis autoinmune tipo 1. Este es el tipo más común de enfermedad. Este tipo puede ocurrir a cualquier edad. Aproximadamente la mitad de las personas con hepatitis autoinmune tipo 1 tienen otros trastornos autoinmunes, como enfermedad celíaca, artritis reumatoide o colitis ulcerosa.
- Hepatitis autoinmune tipo 2. Aunque los adultos pueden desarrollar hepatitis autoinmune tipo 2, es más común en niños y jóvenes. Otras enfermedades autoinmunes pueden acompañar a este tipo de hepatitis autoinmune.
Factores de riesgo
Los factores que pueden aumentar el riesgo de desarrollar hepatitis autoinmune incluyen:
- Ser mujer. Aunque tanto hombres como mujeres pueden desarrollar hepatitis autoinmune, esta enfermedad es más común en las mujeres.
- Antecedentes de ciertas infecciones. La hepatitis autoinmune puede desarrollarse después de infectarse con el sarampión, el herpes simple o el virus de Epstein-Barr. Esta enfermedad también está relacionada con la infección por hepatitis A, B o C.
- Herencia. La evidencia sugiere que la predisposición a la hepatitis autoinmune puede ser hereditaria.
- Tener una enfermedad autoinmune. Las personas que ya padecen una enfermedad autoinmune, como la enfermedad celíaca, la artritis reumatoide o el hipertiroidismo (enfermedad de Graves o tiroiditis de Hashimoto), tienen más probabilidades de desarrollar hepatitis autoinmune.
Complicaciones de la hepatitis autoinmune.
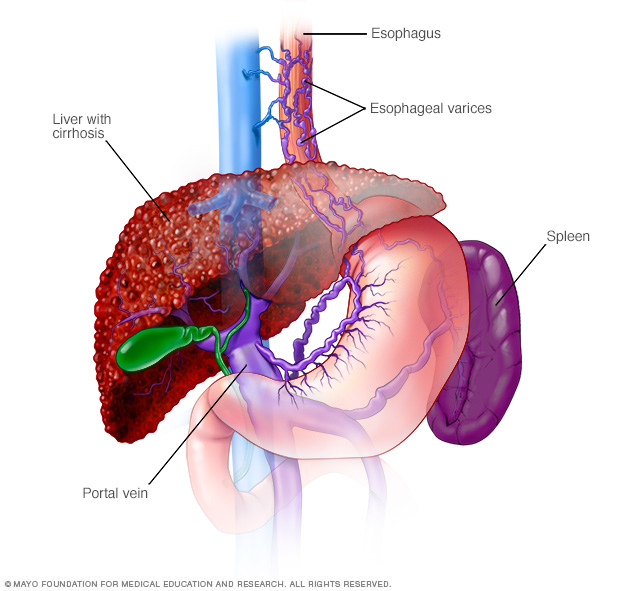
La hepatitis autoinmune que no se trata puede causar cicatrices permanentes en el tejido hepático (cirrosis). Las complicaciones de la cirrosis incluyen:
- Venas agrandadas en el esófago (esophageal varices). Cuando se bloquea la circulación a través de la vena porta, la sangre puede regresar a otros vasos sanguíneos, principalmente a los vasos sanguíneos del estómago y el esófago. Los vasos sanguíneos tienen paredes delgadas y, como están llenos de más sangre de la que deben transportar, es probable que sangren. El sangrado masivo en el esófago o el estómago debido a estos vasos sanguíneos es una emergencia potencialmente mortal que requiere atención médica inmediata.
- Líquido en el abdomen (ascitis). La enfermedad hepática puede provocar que se acumulen grandes cantidades de líquido en el abdomen. La ascitis puede ser incómoda e interferir con la respiración y suele ser un signo de cirrosis avanzada.
- Insuficiencia hepática. Esta afección ocurre cuando un daño extenso a las células del hígado imposibilita que el hígado funcione adecuadamente. En este punto, se necesita un trasplante de hígado.
- Cáncer de hígado. Las personas con cirrosis tienen un mayor riesgo de cáncer de hígado.
Diagnóstico de hepatitis autoinmune.
Las pruebas y procedimientos utilizados para diagnosticar la hepatitis autoinmune incluyen:
- Análisis de sangre. La prueba de anticuerpos en una muestra de sangre puede distinguir la hepatitis autoinmune de la hepatitis viral y otras afecciones con síntomas similares. Las pruebas de anticuerpos también ayudan a identificar el tipo de hepatitis autoinmune que tiene.
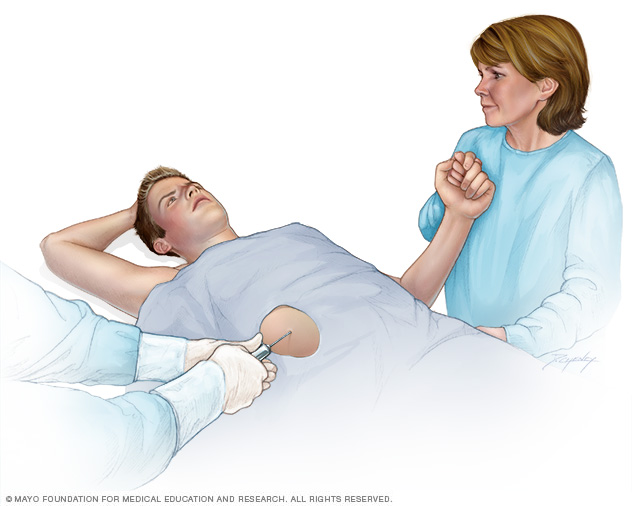
- Biopsia hepatica. Los médicos realizan una biopsia de hígado para confirmar el diagnóstico y determinar el grado y tipo de daño hepático. Durante este procedimiento, se recolecta una pequeña cantidad de tejido hepático mediante una aguja delgada que se introduce en el hígado a través de una pequeña incisión en la piel. Luego, la muestra se envía a un laboratorio para su análisis.
Tratamiento de la hepatitis autoinmune.
Independientemente del tipo de hepatitis autoinmune que tenga, el objetivo del tratamiento es retardar o detener el ataque del sistema inmunológico al hígado. El tratamiento ayuda a frenar la progresión de la enfermedad. Para alcanzar este objetivo, necesitará medicamentos que reduzcan la actividad del sistema inmunológico. El tratamiento inicial suele ser prednisona. Se puede recomendar un segundo medicamento, azatioprina (Azasan, Imuran), además de la prednisona.
La prednisona, especialmente cuando se toma a largo plazo, puede causar una amplia gama de efectos secundarios graves, que incluyen diabetes, adelgazamiento de los huesos (osteoporosis), fracturas de huesos (osteonecrosis), presión arterial alta, cataratas, glaucoma y aumento de peso.
Los médicos suelen recetar prednisona en dosis altas durante aproximadamente el primer mes de tratamiento. Luego, para reducir el riesgo de efectos secundarios, reducen gradualmente la dosis durante los siguientes meses hasta alcanzar la dosis más baja posible que controle la enfermedad. Agregar azatioprina también le ayuda a evitar los efectos secundarios de la prednisona.
Aunque puede experimentar una remisión unos años después de comenzar el tratamiento, la enfermedad a menudo regresa si se suspende el medicamento. Dependiendo de su situación, es posible que necesite tratamiento de por vida.
Trasplante de hígado
Cuando los medicamentos no detienen el progreso de la enfermedad o se desarrollan cicatrices irreversibles (cirrosis) o insuficiencia hepática, la opción restante es un trasplante de hígado.
Durante un trasplante de hígado, se extrae el hígado enfermo y se reemplaza con un hígado sano de un donante. Los trasplantes de hígado suelen utilizar hígados de donantes de órganos fallecidos. En algunos casos, se puede utilizar un trasplante de hígado de donante vivo. Durante un trasplante de hígado de donante vivo, usted recibe solo una porción de un hígado sano de un donante vivo. Ambos hígados comienzan a regenerar nuevas células casi de inmediato.