¿Qué es la tromboflebitis?
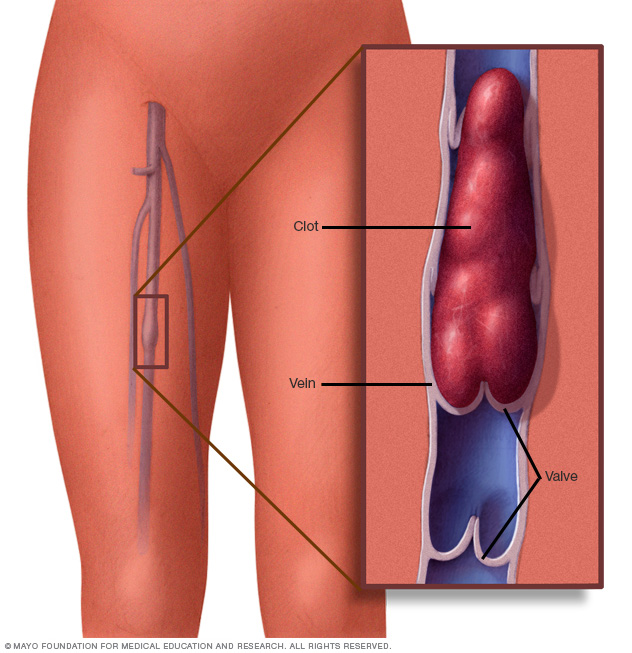
La tromboflebitis es un proceso inflamatorio que hace que se forme un coágulo de sangre y obstruya una o más venas, generalmente en las piernas. La vena afectada podría estar cerca de la superficie de la piel (tromboflebitis superficial) o en la profundidad de un músculo (trombosis venosa profunda). Las causas incluyen trauma, cirugía o inactividad prolongada.
La trombosis venosa profunda aumenta el riesgo de problemas de salud graves. Por lo general, se trata con medicamentos anticoagulantes. La tromboflebitis superficial a veces también se trata con medicamentos anticoagulantes.
Síntomas de la tromboflebitis
Los signos y síntomas de la tromboflebitis superficial incluyen:
- Sensación de calor y dolor en la zona afectada
- Enrojecimiento e hinchazón
Los signos y síntomas de la trombosis venosa profunda incluyen:
- Dolor
- Hinchazón
Cuando una vena cercana a la superficie de la piel se ve afectada, es posible que vea un cordón rojo y duro justo debajo de la superficie de la piel que es doloroso al tacto. Cuando una vena profunda de la pierna se ve afectada, la pierna puede hincharse y doler.
¿Cuándo necesita ver a un médico?
Consulte a su médico de inmediato si tiene una vena roja, hinchada o dolorosa, especialmente si tiene uno o más factores de riesgo de tromboflebitis.
Llame a un número de teléfono de emergencia si:
- La inflamación de la vena y el dolor son severos.
- También tiene dificultad para respirar o dolor en el pecho, está tosiendo sangre o tiene otros síntomas que pueden indicar un coágulo de sangre que viaja a sus pulmones (embolia pulmonar)
Pídele a alguien que te lleve a ver a un médico o a una sala de emergencias, si es posible. Puede que le resulte difícil conducir, debe tener a alguien con usted que le ayude a recordar la información que recibe.
Causas de la tromboflebitis
La causa de la tromboflebitis es un coágulo de sangre, que puede formarse en la sangre como resultado de:
- Una herida en una vena
- Un trastorno hereditario de la coagulación de la sangre
- Estar inmóvil durante períodos prolongados, como durante una lesión o una estadía en el hospital
Factores de riesgo
Su riesgo de tromboflebitis aumenta si usted:
- Está inactivo durante un período prolongado, ya sea porque está confinado a la cama o porque viaja en un automóvil o avión durante un período prolongado
- Tiene venas varicosas, que son una causa común de tromboflebitis superficial.
- Tiene un marcapasos o tiene un catéter (un tubo delgado y flexible) en una vena central, para el tratamiento de una afección médica, que puede irritar la pared del vaso sanguíneo y disminuir el flujo sanguíneo.
- Está embarazada o acaba de dar a luz
- Use píldoras anticonceptivas o terapia de reemplazo hormonal, que pueden hacer que su sangre sea más propensa a coagularse
- Tiene antecedentes familiares de un trastorno de la coagulación de la sangre o una tendencia a formar coágulos de sangre.
- Ha tenido episodios previos de tromboflebitis.
- Ha tenido un accidente cerebrovascular
- Son mayores de 60
- Tiene sobrepeso u obesidad
- tener cáncer
- fumar tabaco
Si tiene uno o más factores de riesgo, discuta las estrategias de prevención con su médico antes de tomar vuelos largos o viajes por carretera o si planea someterse a una cirugía electiva, cuya recuperación requerirá que no se mueva mucho.
Complicaciones de la tromboflebitis
Las complicaciones de la tromboflebitis superficial son raras. Sin embargo, si desarrolla una trombosis venosa profunda, aumenta el riesgo de complicaciones graves. Las complicaciones de la trombosis venosa profunda pueden incluir:
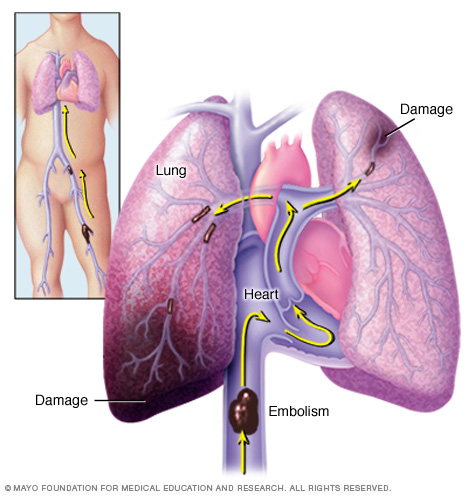
- Embolia pulmonar. Si parte de un coágulo de una vena profunda se desprende, puede viajar a los pulmones, donde puede bloquear una arteria (embolia) y volverse potencialmente mortal.
- Síndrome posflebético. Esta condición, también conocida como síndrome postrombótico, puede desarrollarse meses o incluso años después de haber tenido una trombosis venosa profunda. El síndrome posflebético puede causar dolor duradero y posiblemente incapacitante, hinchazón y sensación de pesadez en la pierna afectada.
Prevención de la tromboflebitis
Sentarse durante un vuelo largo o un viaje en automóvil puede hacer que sus tobillos y pantorrillas se hinchen y aumente su riesgo de tromboflebitis. Para ayudar a prevenir un coágulo de sangre, debe:
- Dar un paseo. Si viaja en avión o en tren o autobús, camine de un lado a otro del pasillo una vez cada hora más o menos. Si está conduciendo, deténgase cada hora más o menos y muévase.
- Mueve las piernas regularmente. Flexione los tobillos o presione con cuidado los pies contra el piso o el reposapiés frente a usted al menos 10 veces cada hora.
- Beba mucha agua u otros líquidos sin alcohol para evitar la deshidratación.
Diagnóstico de tromboflebitis
Para diagnosticar la tromboflebitis, el médico le preguntará acerca de su malestar y buscará las venas afectadas cerca de la superficie de la piel. Para determinar si tiene tromboflebitis superficial o trombosis venosa profunda, el médico puede elegir una de estas pruebas:
-
Ultrasonido. Un dispositivo con forma de varilla (transductor) que se mueve sobre el área afectada de la pierna envía ondas de sonido a la pierna. A medida que las ondas de sonido viajan a través del tejido de la pierna y se reflejan, una computadora transforma las ondas en una imagen en movimiento en una pantalla de video.
Esta prueba puede confirmar el diagnóstico y distinguir entre trombosis venosa superficial y profunda.
-
Prueba de sangre. Casi todas las personas con un coágulo de sangre tienen un nivel sanguíneo elevado de una sustancia natural que disuelve los coágulos llamada dímero D. Pero los niveles de dímero D pueden elevarse en otras condiciones. Por lo tanto, una prueba para el dímero D no es concluyente, pero puede indicar la necesidad de realizar más pruebas.
También es útil para descartar trombosis venosa profunda y para identificar personas con riesgo de desarrollar tromboflebitis repetidamente.
Tratamiento de la tromboflebitis
Para la tromboflebitis superficial, su médico podría recomendar aplicar calor en el área adolorida, elevar la pierna afectada, usar un medicamento antiinflamatorio no esteroideo de venta libre y posiblemente usar medias de compresión. La tromboflebitis superficial suele mejorar por sí sola.
Su médico también podría recomendar estos métodos de tratamiento para ambos tipos de tromboflebitis:
- Medicamentos anticoagulantes. Si tiene trombosis venosa profunda, la inyección de un medicamento anticoagulante (anticoagulante), como heparina de bajo peso molecular, fondaparinux (Arixtra) o apixabán (Eliquis), evitará que los coágulos se agranden. Después del primer tratamiento, es probable que le indiquen que tome warfarina (Coumadin, Jantoven) o rivaroxabán (Xarelto) durante varios meses para seguir evitando el crecimiento de coágulos. Los anticoagulantes pueden causar sangrado excesivo. Siempre siga cuidadosamente las instrucciones de su médico.
- Medicamentos para disolver coágulos. El tratamiento con un fármaco que disuelve los coágulos se llama trombólisis. El medicamento alteplase (Activase) se usa para disolver los coágulos de sangre en personas con trombosis venosa profunda extensa, incluidas aquellas que tienen un coágulo de sangre en los pulmones (embolia pulmonar).
- Medias de compresión. Las medias de compresión con prescripción médica ayudan a prevenir la hinchazón y reducen las posibilidades de complicaciones de la trombosis venosa profunda.
- Filtro de vena cava. Si no puede tomar anticoagulantes, se puede insertar un filtro en la vena principal de su abdomen (vena cava) para evitar que los coágulos que se desprenden en las venas de las piernas se alojen en sus pulmones. Por lo general, el filtro se quita cuando ya no se necesita.
- Extirpación de venas varicosas. Su médico puede extirpar quirúrgicamente las venas varicosas que causan dolor o tromboflebitis recurrente. El procedimiento se realiza extrayendo una vena larga a través de pequeñas incisiones. Quitar la vena no afectará el flujo de sangre en la pierna porque las venas más profundas en la pierna se encargan del aumento de los volúmenes de sangre.
cuidado en casa
Además de los tratamientos médicos, aquí hay medidas de cuidado personal para ayudar a mejorar la tromboflebitis.
Si tiene tromboflebitis superficial:
- Use una toallita tibia para aplicar calor en el área afectada varias veces al día
- levanta tu pierna
- Use un medicamento antiinflamatorio no esteroideo, como ibuprofeno (Advil, Motrin IB, otros medicamentos) o naproxeno sódico (Aleve, otros medicamentos), si se lo recomienda su médico
Informe a su médico si está tomando otro anticoagulante, como aspirina.
Si tiene trombosis venosa profunda:
- Tome medicamentos anticoagulantes recetados según las indicaciones para prevenir complicaciones.
- Levanta la pierna si está hinchada
- Use sus medias de compresión de resistencia recetada según las indicaciones.
Preparación para una cita con un médico
Si tiene tiempo antes de la cita, aquí hay información para ayudarlo a prepararse.
Qué puedes hacer para prepararte
Haz una lista de:
- Sus síntomas, incluido cualquier síntoma que parezca no estar relacionado con el motivo de su cita
- Información personal clave, incluidos antecedentes familiares de trastornos de la coagulación de la sangre o largos períodos de inactividad recientemente, como un viaje en automóvil o en avión
- Todos los medicamentos, vitaminas u otros suplementos dietéticos que tome
- Preguntas para hacerle a su médico
Para la tromboflebitis, las preguntas básicas para hacerle a su médico incluyen:
- ¿Qué es probable que esté causando mi condición?
- ¿Cuáles son otras causas posibles?
- ¿Qué pruebas necesito?
- ¿Qué métodos de tratamiento están disponibles y cuál recomienda?
- Tengo otras condiciones de salud. ¿Cómo puedo manejar estas condiciones de salud juntos?
- ¿Hay restricciones dietéticas o de actividad que debo seguir?
Lo que su médico puede preguntar
Es probable que su médico le haga las siguientes preguntas:
- ¿Cuándo comenzaron sus síntomas?
- ¿Tiene síntomas todo el tiempo, o los síntomas aparecen y desaparecen?
- ¿Qué tan severos son sus síntomas?
- ¿Ha tenido una lesión o cirugía en los últimos tres meses?
- ¿Qué parece mejorar o empeorar sus síntomas?