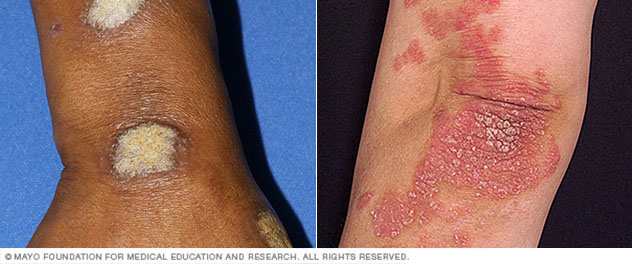
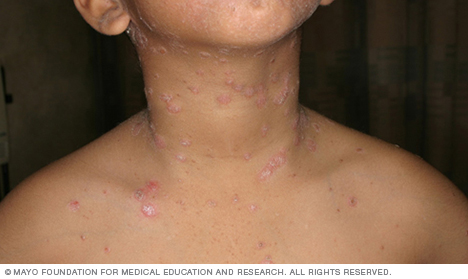
Los síntomas de la psoriasis pueden variar de una persona a otra. Los síntomas comunes incluyen:
- Manchas rojas de piel cubiertas de escamas gruesas y plateadas
- Pequeñas manchas de descamación (que se ven comúnmente en niños)
- Piel seca y agrietada que puede sangrar o picar
- Picazón, ardor o dolor
- Uñas engrosadas, picadas o estriadas
- Articulaciones hinchadas y rígidas
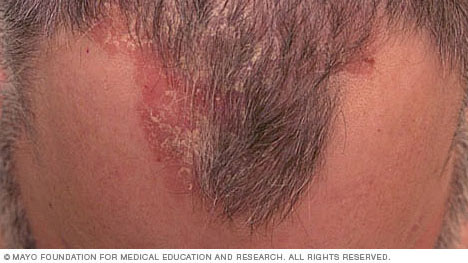
Los parches de psoriasis pueden variar desde algunos puntos de descamación parecida a la caspa hasta erupciones importantes que cubren grandes áreas. Las áreas más comúnmente afectadas son la zona lumbar, los codos, las rodillas, las piernas, las plantas de los pies, el cuero cabelludo, la cara y las palmas.
La mayoría de los tipos de psoriasis pasan por ciclos, se manifiestan durante algunas semanas o meses, luego desaparecen por un tiempo o incluso entran en remisión.
Hay varios tipos de psoriasis, que incluyen:
- Soriasis en placas. La forma más común, la psoriasis en placas, causa manchas (lesiones) en la piel secas, elevadas y rojas cubiertas con escamas plateadas. Las placas pueden causar picazón o dolor, y puede haber pocas o muchas. Las placas suelen aparecer en codos, rodillas, espalda baja y cuero cabelludo.
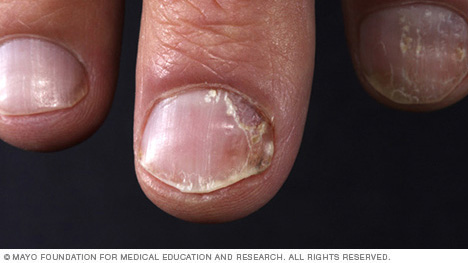
- Psoriasis ungueal. La psoriasis puede afectar las uñas de las manos y los pies, provocando picaduras, crecimiento anormal de las uñas y decoloración. Las uñas psoriásicas pueden aflojarse y separarse del lecho ungueal (onicólisis). Los casos graves pueden hacer que la uña se desmorone.
- Psoriasis guttata. Este tipo afecta principalmente a adultos jóvenes y niños. Este tipo generalmente se desencadena por una infección bacteriana como la faringitis estreptocócica. Este tipo está marcado por pequeñas lesiones escamosas en forma de gota en el tronco, brazos o piernas.
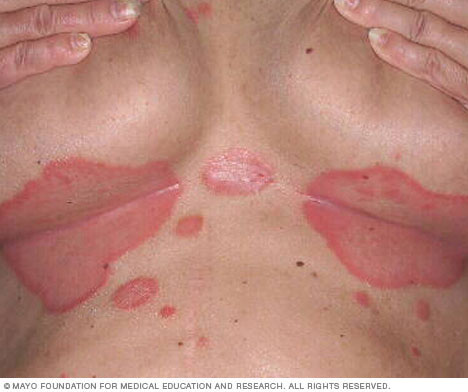
- Psoriasis inversa. Este tipo afecta principalmente a los pliegues cutáneos de la ingle, las nalgas y los senos. La psoriasis inversa provoca manchas suaves de piel roja que empeoran con la fricción y la sudoración. Las infecciones por hongos pueden desencadenar este tipo de psoriasis.
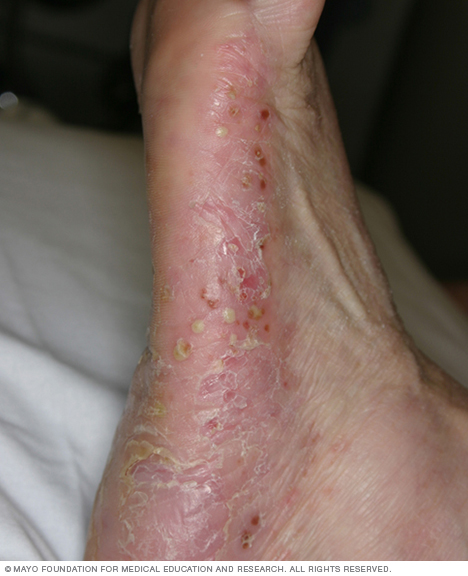
- Psoriasis pustulosa. Esta forma rara de psoriasis causa lesiones llenas de pus claramente definidas que ocurren en parches diseminados (psoriasis pustulosa generalizada) o en áreas más pequeñas en las palmas de las manos o las plantas de los pies.
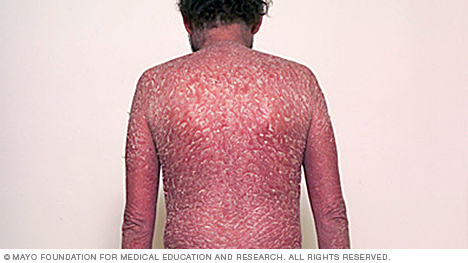
- Psoriasis eritrodérmica. El tipo menos común de psoriasis, la psoriasis eritrodérmica, puede cubrir todo el cuerpo con un sarpullido rojo que se descama y que puede picar o arder intensamente.
- Artritis psoriásica. La artritis psoriásica causa articulaciones inflamadas y dolorosas que son típicas de la artritis. A veces, los síntomas articulares son el primer o único síntoma o signo de psoriasis. Y a veces solo se ven cambios en las uñas. Los síntomas varían de leves a graves y la artritis psoriásica puede afectar cualquier articulación. Puede causar rigidez y daño articular progresivo que en los casos más graves puede provocar daño articular permanente.
Tratamiento de la psoriasis
Los tratamientos para la psoriasis tienen como objetivo evitar que las células de la piel crezcan tan rápido y eliminar las escamas. Las opciones incluyen cremas y ungüentos (terapia tópica), fototerapia (fototerapia) y medicación oral o inyectable.
Los tratamientos que utilice dependerán de la gravedad de la psoriasis y de su respuesta al tratamiento anterior. Es posible que deba probar diferentes medicamentos o una combinación de tratamientos antes de encontrar un enfoque que funcione para usted. Sin embargo, por lo general, la enfermedad regresa.
Terapia tópica
- Corticosteroides. Estos medicamentos son los medicamentos recetados con más frecuencia para tratar la psoriasis leve a moderada. Estos medicamentos están disponibles en forma de ungüentos, cremas, lociones, geles, espumas, aerosoles y champús. Los ungüentos suaves de corticosteroides (hidrocortisona) generalmente se recomiendan para áreas sensibles, como la cara o los pliegues de la piel, y para el tratamiento de parches diseminados. Los corticosteroides tópicos se pueden aplicar una vez al día durante los brotes y en días alternos o fines de semana solo para mantener la remisión. Su médico puede recetarle una crema o ungüento de corticosteroides más fuerte: triamcinolona (Acetonide, Trianex), clobetasol (Temovate) para los más pequeños, menos sensibles o áreas más difíciles de tratar. El uso prolongado o excesivo de corticosteroides fuertes puede adelgazar la piel. Con el tiempo, los corticosteroides tópicos pueden dejar de funcionar.
- Análogos de la vitamina D. Las formas sintéticas de vitamina D, como el calcipotrieno y el calcitriol (Vectical), retardan el crecimiento de las células de la piel. Este tipo de fármaco se puede usar solo o con corticosteroides tópicos. El calcitriol puede causar menos irritación en áreas sensibles. El calcipotrieno y el calcitriol suelen ser más caros que los corticosteroides tópicos.
- Retinoides. El tazaroteno (Tazorac, Avage) está disponible como gel y crema y se aplica una o dos veces al día. Los efectos secundarios más comunes son irritación de la piel y aumento de la sensibilidad a la luz. No se recomienda el tazaroteno durante el embarazo o la lactancia o si tiene la intención de quedar embarazada.
- Inhibidores de calcineurina. Los inhibidores de la calcineurina, como tacrolimus (Protopic) y pimecrolimus (Elidel), reducen la inflamación y la acumulación de placa. Los inhibidores de calcineurina pueden ser especialmente útiles en áreas de piel fina, como alrededor de los ojos, donde las cremas con esteroides o los retinoides son demasiado irritantes o pueden causar efectos dañinos. quedar embarazada. Este medicamento tampoco está destinado a un uso prolongado debido a un posible aumento del riesgo de cáncer de piel y linfoma.
- Ácido salicílico. Los champús con ácido salicílico y las soluciones para el cuero cabelludo reducen la descamación de la psoriasis del cuero cabelludo. Puede usarse solo o para mejorar la capacidad de otros medicamentos de penetrar más fácilmente en la piel.
- Alquitrán de hulla. El alquitrán de hulla reduce la descamación, la picazón y la inflamación. Está disponible sin receta o con receta en varias formas, como champú, crema y aceite. Estos productos pueden irritar la piel. Estos productos también ensucian, manchan la ropa y la ropa de cama y pueden tener un olor fuerte. El tratamiento con alquitrán de hulla no se recomienda para mujeres embarazadas o en período de lactancia.
- Terapia de Goeckerman. Algunos médicos combinan el tratamiento con alquitrán de hulla con la fototerapia, que se conoce como terapia de Goeckerman. Las dos terapias juntas son más efectivas que cualquiera de las dos porque el alquitrán de hulla hace que la piel sea más receptiva a la luz UVB.
- Antralina. La antralina (otro producto de alquitrán) es una crema que se usa para retardar el crecimiento de las células de la piel. También puede eliminar las escamas y suavizar la piel. No debe usarse en la cara ni en los genitales. La antralina puede irritar la piel y mancha casi todo lo que toca. Por lo general, se aplica durante un tiempo breve y luego se lava.
Terapia de luz
La fototerapia es un tratamiento de primera línea para la psoriasis moderada a grave, ya sea sola o en combinación con medicamentos. Implica exponer la piel a cantidades controladas de luz natural o artificial. Son necesarios tratamientos repetidos. Hable con su médico sobre si la fototerapia en el hogar es una opción para usted.
- Luz de sol. Las exposiciones breves y diarias a la luz solar (helioterapia) pueden mejorar la psoriasis. Antes de comenzar un régimen de luz solar, pregúntele a su médico cuál es la forma más segura de utilizar la luz natural para el tratamiento de la psoriasis.
- Banda ancha UVB. Las dosis controladas de luz de banda ancha UVB de una fuente de luz artificial pueden tratar parches únicos, psoriasis generalizada y psoriasis que no mejora con tratamientos tópicos. Los efectos secundarios a corto plazo pueden incluir enrojecimiento, picazón y piel seca. Hidratarse regularmente puede ayudar a aliviar su malestar.
- UVB de banda estrecha. La terapia con luz UVB de banda estrecha puede ser más efectiva que el tratamiento con banda ancha UVB y en muchos lugares ha reemplazado a la terapia de banda ancha. Por lo general, se administra dos o tres veces por semana hasta que la piel mejora y luego con menos frecuencia para la terapia de mantenimiento. Sin embargo, la fototerapia con UVB de banda estrecha puede causar quemaduras más graves y duraderas.
- Psoraleno más ultravioleta A (PUVA). Este tratamiento implica tomar un medicamento sensibilizador a la luz (psoraleno) antes de la exposición a la luz UVA. La luz UVA penetra más profundamente en la piel que la luz UVB y el psoraleno hace que la piel responda mejor a la exposición a los rayos UVA. Este tratamiento más agresivo mejora constantemente la piel y se usa a menudo para casos más graves de psoriasis. Los efectos secundarios a corto plazo incluyen náuseas, dolor de cabeza, ardor y picazón. Los efectos secundarios a largo plazo incluyen piel seca y arrugada, pecas, mayor sensibilidad al sol y mayor riesgo de cáncer de piel, incluido el melanoma.
- Láser excimer. Con esta forma de fototerapia, una fuerte luz UVB se dirige solo a la piel afectada. La terapia con láser excímero requiere menos sesiones que la fototerapia tradicional porque se utiliza una luz UVB más potente. Los efectos secundarios pueden incluir enrojecimiento y ampollas.
Medicamentos orales o inyectados.
Si tiene psoriasis de moderada a grave u otros tratamientos no han funcionado, su médico puede recetarle medicamentos orales o inyectables. Debido a la posibilidad de efectos secundarios graves, algunos de estos medicamentos se usan solo por períodos breves y pueden alternarse con otros tratamientos.
- Esteroides. Si tiene algunos parches de psoriasis pequeños y persistentes, su médico podría sugerirle una inyección de triamcinolona directamente en las lesiones.
- Retinoides. La acitretina (Soriatane) y otros retinoides son pastillas que se utilizan para reducir la producción de células de la piel. Los efectos secundarios pueden incluir piel seca y dolor muscular. Estos medicamentos no se recomiendan cuando está embarazada o amamantando o si tiene la intención de quedar embarazada.
- Metotrexato. Generalmente administrado semanalmente como una dosis oral única, el metotrexato (Trexall) disminuye la producción de células de la piel y suprime la inflamación. Es menos eficaz que el adalimumab (Humira) y el infliximab (Remicade). Puede causar malestar estomacal, pérdida de apetito y fatiga. Las personas que toman metotrexato a largo plazo necesitan pruebas continuas para controlar sus recuentos sanguíneos y la función hepática. Los hombres y las mujeres deben dejar de tomar metotrexato al menos tres meses antes de intentar concebir. No se recomienda este medicamento durante la lactancia.
- Ciclosporina. Tomado por vía oral para la psoriasis grave, la ciclosporina (Neoral) suprime el sistema inmunológico. Tiene una eficacia similar al metotrexato, pero no se puede utilizar de forma continua durante más de un año. Al igual que otros medicamentos inmunosupresores, la ciclosporina aumenta el riesgo de infección y otros problemas de salud, incluido el cáncer. Las personas que toman ciclosporina necesitan un control continuo de su presión arterial y función renal. Estos medicamentos no se recomiendan durante el embarazo, la lactancia o si tiene la intención de quedar embarazada.
- Biológicos. Estos medicamentos, generalmente administrados por inyección, alteran el sistema inmunológico de una manera que interrumpe el ciclo de la enfermedad y mejora los síntomas de la enfermedad en cuestión de semanas. Varios de estos medicamentos están aprobados para el tratamiento de la psoriasis moderada a grave en personas que no han respondido a las terapias de primera línea. Las opciones terapéuticas se están expandiendo rápidamente. Los ejemplos incluyen etanercept (Enbrel), infliximab (Remicade), adalimumab (Humira), ustekinumab (Stelara), secukinumab (Cosentyx) e ixekizumab (Taltz). Estos tipos de medicamentos son costosos y pueden o no estar cubiertos por los planes de seguro médico. Los biológicos deben usarse con precaución porque conllevan el riesgo de inhibir el sistema inmunológico de manera que aumente el riesgo de infecciones graves. En particular, las personas que toman estos tratamientos deben someterse a pruebas de detección de tuberculosis.
- Otros medicamentos. La tioguanina (Tabloide) y la hidroxiurea (Droxia, Hydrea) son medicamentos que se pueden usar cuando no se pueden administrar otros medicamentos. Apremilast (Otezla) se toma por vía oral dos veces al día. Es especialmente eficaz para reducir la picazón. Hable con su médico sobre los posibles efectos secundarios de estos medicamentos.
.